La equidad de acceso a las vacunas de covid-19 fue uno de los principios recomendados por la OMS para distribuir las inmunizaciones durante la pandemia, la emergencia sanitaria global más importante de los últimos años. Para explorar la respuesta de las autoridades venezolanas, Prodavinci analizó la lista de centros de vacunación contra covid-19 del Ministerio de Salud y las cadenas de farmacias privadas incorporadas al proceso.
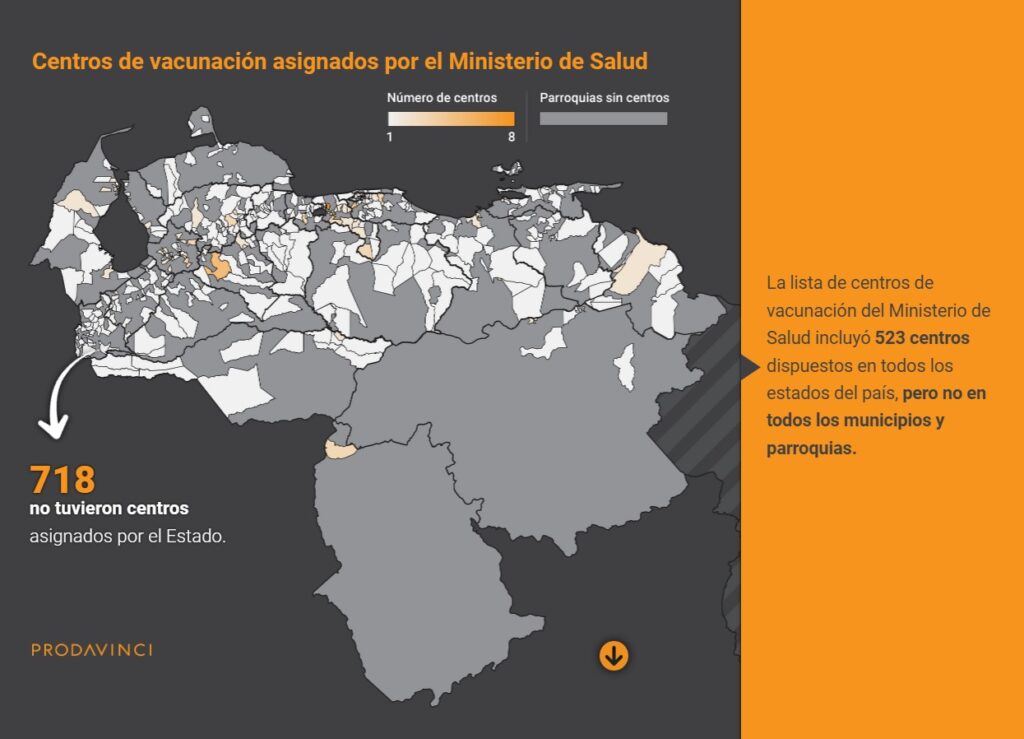
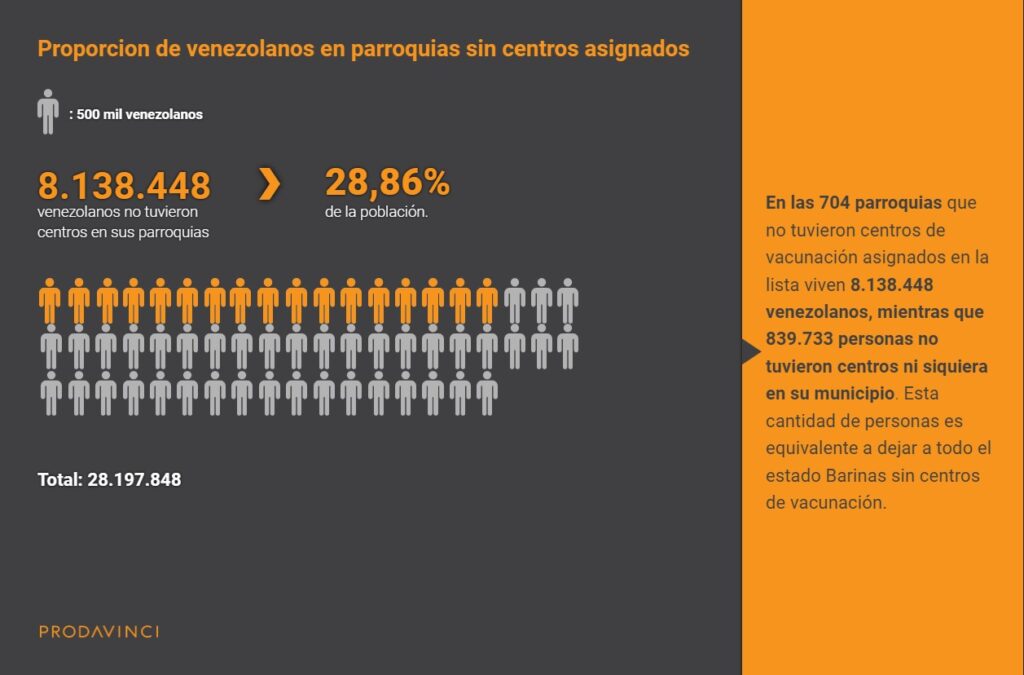
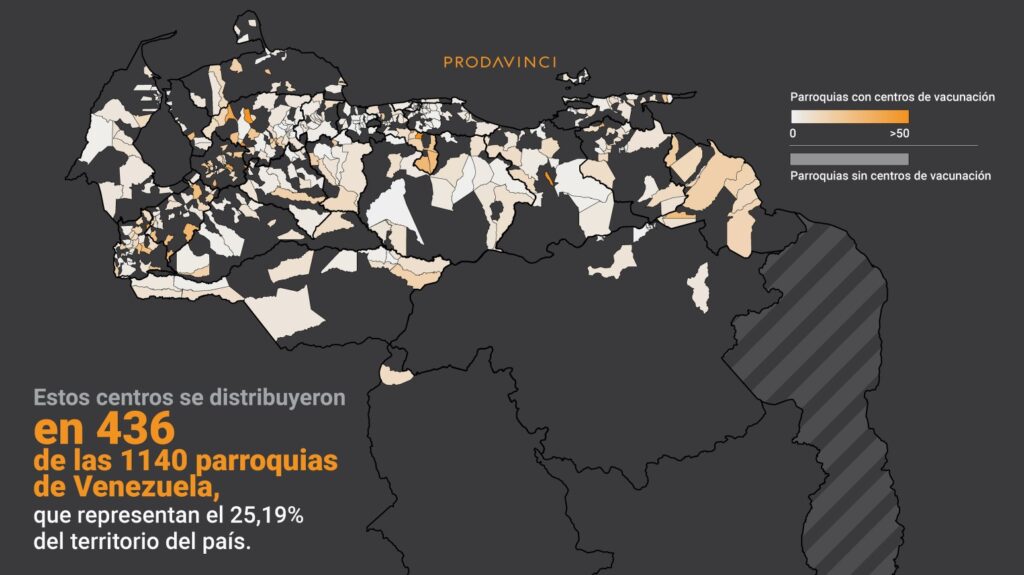
Encontramos que sólo 436 de las 1140 parroquias del país tuvieron centros de vacunación asignados. Estas parroquias cubren el 25,19% del territorio nacional. En las 704 parroquias sin centros vive la tercera parte de la población, mientras que 839.733 personas no tuvieron centros de vacunación ni en su parroquia ni en su municipio, lo cual dificultó el acceso y exigió traslados más largos para recibir las vacunas.
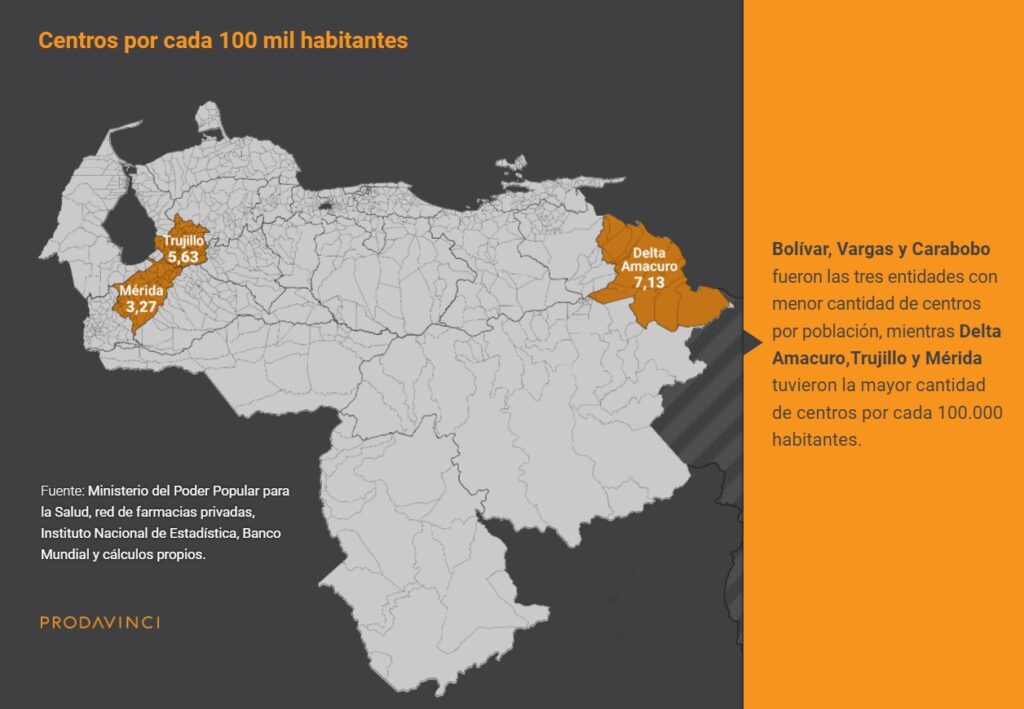
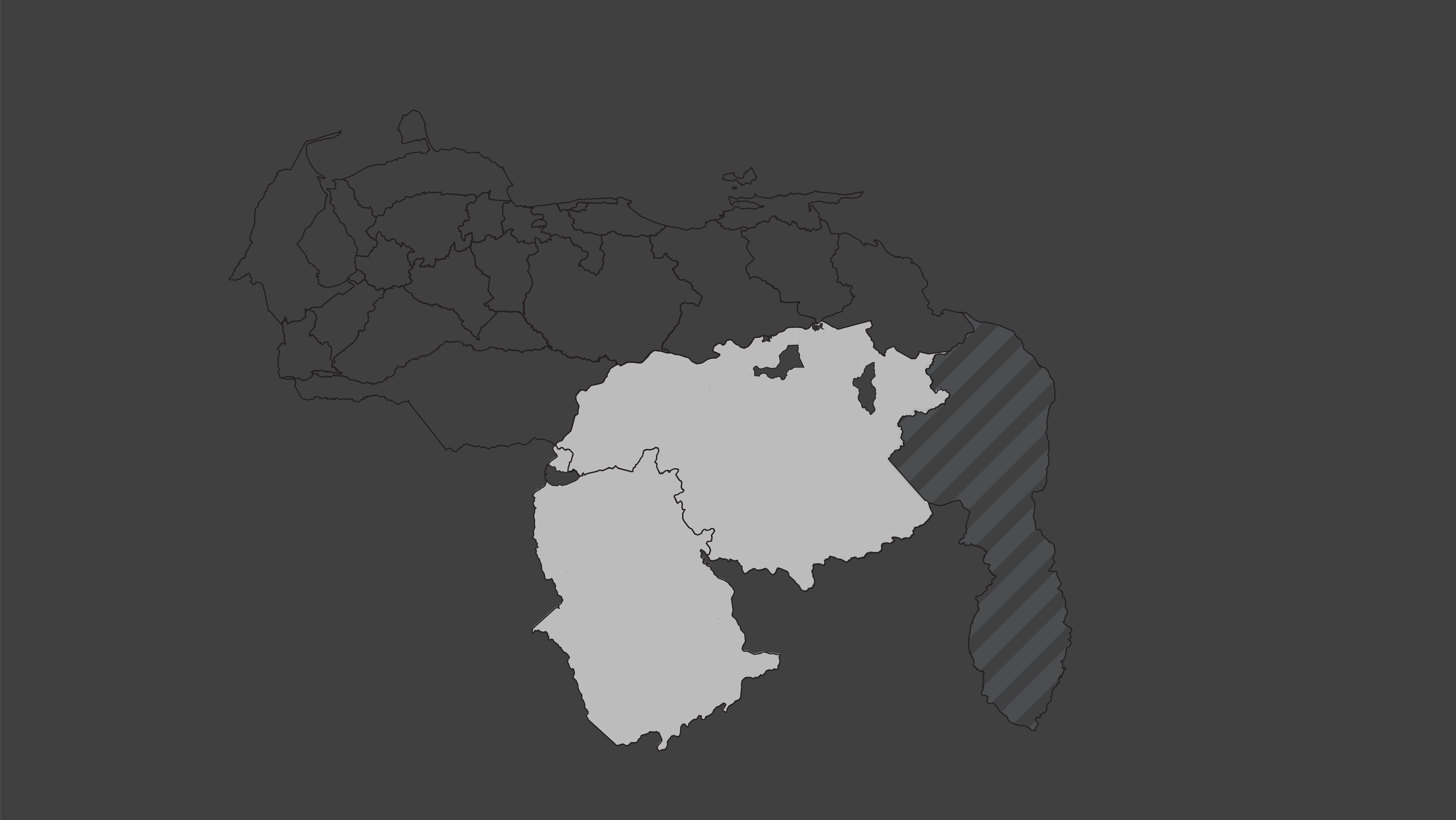
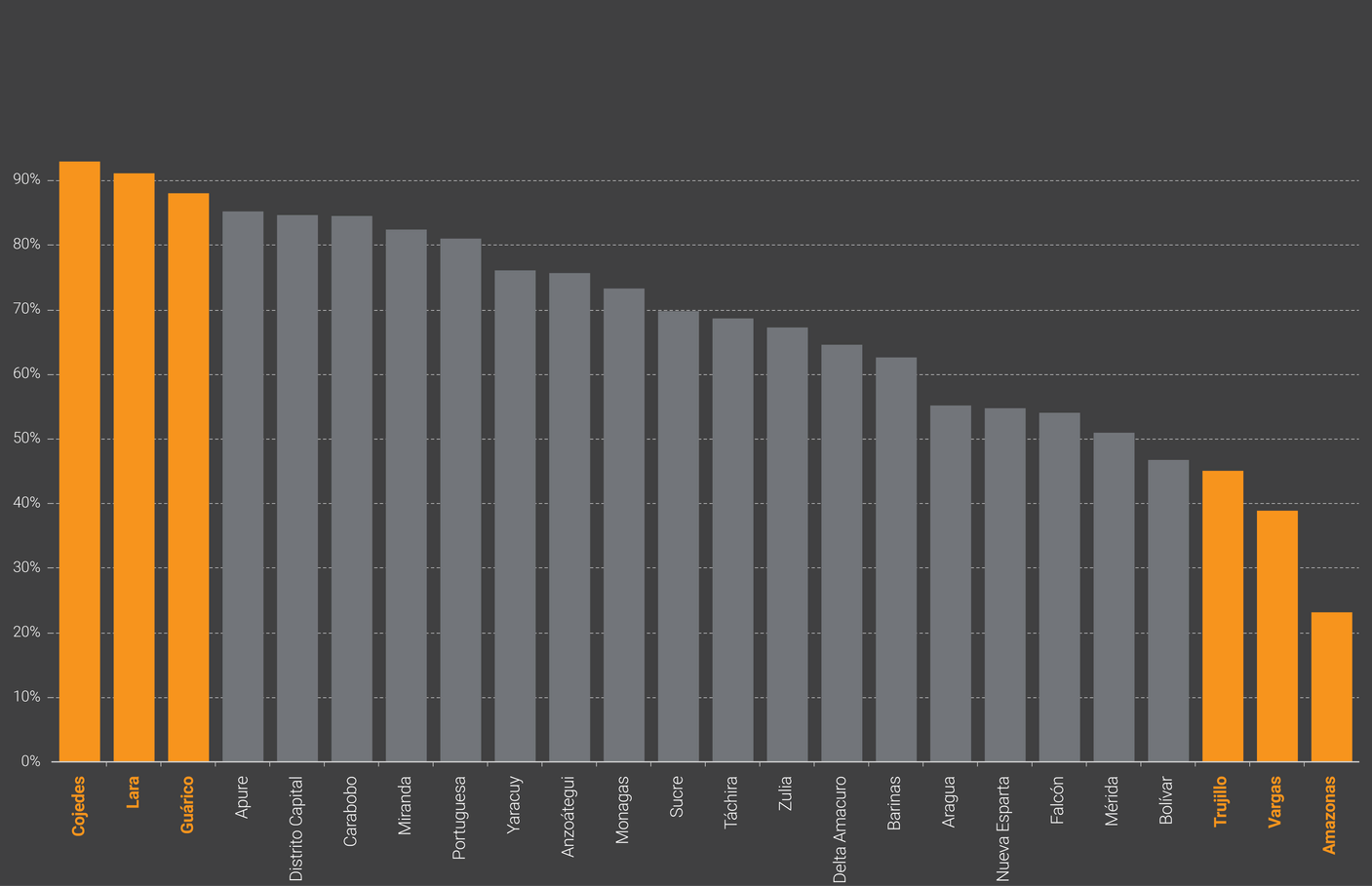
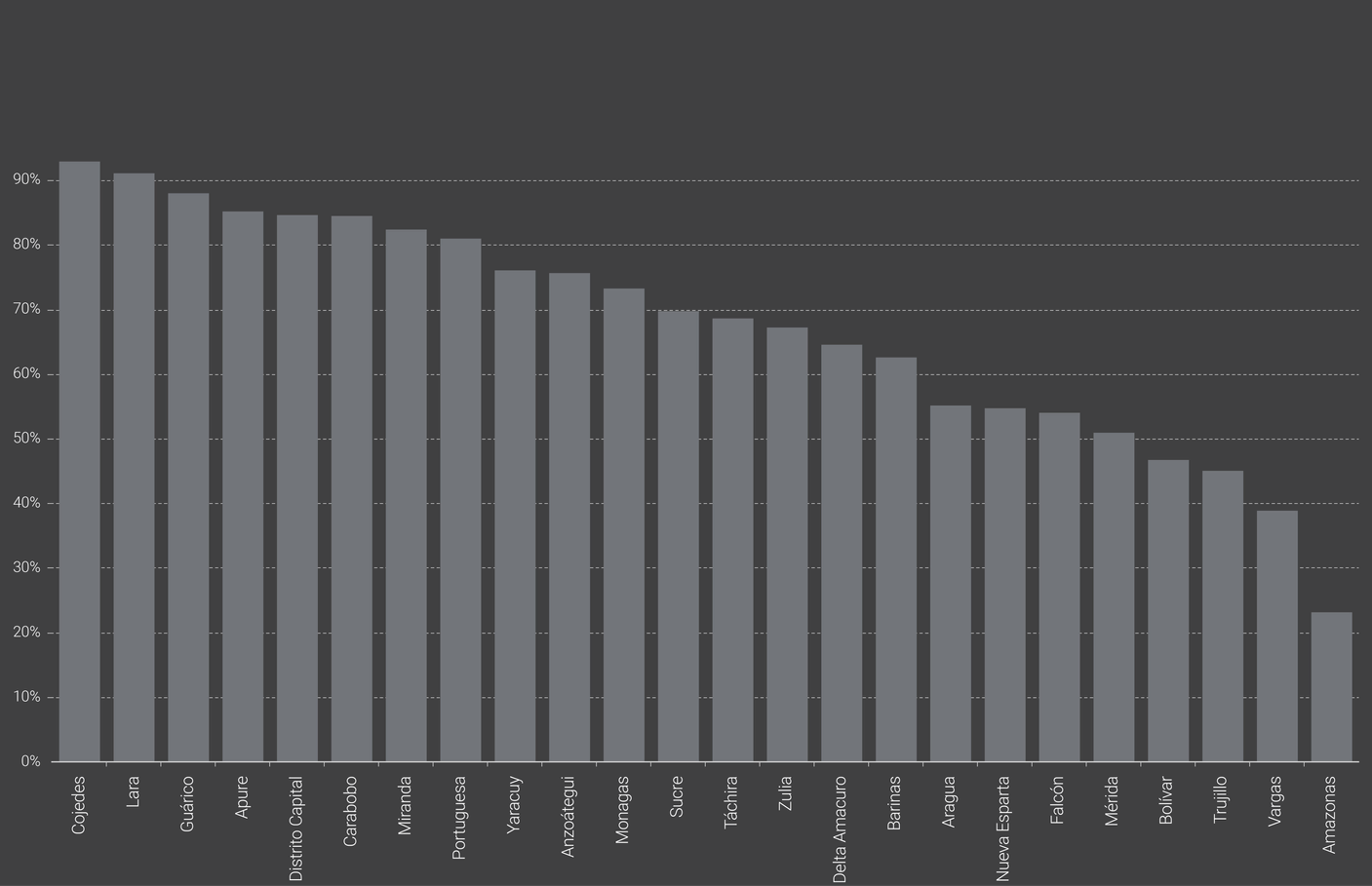
Amazonas, Vargas y Trujillo fueron los tres estados con más población residente en parroquias sin centros. Pese a ser el quinto estado más poblado del país, y tener el principal puerto de Venezuela, 61% de la población de Vargas vive en parroquias que no tuvieron centros. Por su parte, en Cojedes, Lara y Guárico, 9 de cada 10 personas viven en parroquias con centros de vacunación.
En Bolívar y Amazonas, las parroquias con centros de vacunación cubren 3% y 1% del territorio, respectivamente. En esta última entidad, que tiene zonas rurales y poblaciones indígenas, sólo hubo tres centros de vacunación: todos en un mismo municipio y en la misma parroquia que concentra la cuarta parte de la población del estado. 77% de sus habitantes debieron trasladarse para obtener las vacunas.
La distribución desigual afectó, además, a parroquias particularmente vulnerables a covid-19. Anova Policy Research calculó para Prodavinci cuán desigual fue la distribución: el Estado asignó 43% más centros por habitantes vulnerables a los 30 municipios más ricos del país en comparación con los 30 más pobres, tomando en cuenta la medición de pobreza multidimensional de la Investigación Muestral de Hogares Venezolanos (IMHV) a la que Anova tiene acceso.
A dos años del proceso, Venezuela todavía no reveló un plan público del mismo, ni evaluaciones sobre su efectividad ni rendición de cuentas sobre las vacunas ni actualizaciones o planes para procura de dosis en el futuro. Tampoco se sabe cuántas personas culminaron el proceso de vacunación con sus refuerzos. Sin estos indicadores, es incierta la protección de la población y el futuro de la vacunación en el país, cuando ya se conocen mejor los riesgos y consecuencias del covid prolongado.
Después de tres años con olas de contagios, cuarentenas intermitentes y hospitales saturados de pacientes, y de dos años de vacunación contra covid-19, la situación mundial es mucho más cercana a la normalidad.
Pero eso no significa que la pandemia de covid-19 ya no sea una emergencia. Estudios recientes han demostrado que no solo es una enfermedad aguda, sino crónica. El covid prolongado afecta diferentes órganos, con consecuencias severas en el corazón, impacta el sistema inmunológico y tiene implicaciones neurológicas.
Todavía hay muchas preguntas sobre el futuro de la vacunación contra covid y qué tan importante será en los próximos años. Por ahora sí hay una certeza: los esquemas de vacunación primarios y sus refuerzos funcionaron, y los programas de inmunización deberían alcanzar a toda la población.
«El esfuerzo de vacunación tiene que mantenerse en la medida que el virus siga con actividad en el mundo. El virus está cambiando y recientemente está cambiando a una velocidad mucho mayor a la de los primeros dos años. Eso crea debilidades, o riesgos, de que el cambio estructural del virus sea tal que nuestra inmunidad no sea suficiente. Es un escenario cambiante, y posible, que vengan nuevos aumentos de casos e incluso la reaparición de enfermedad severa en una proporción mayor a la que tenemos en este momento”, explica el infectólogo Julio Castro, médico del Instituto de Medicina Tropical de la Universidad Central de Venezuela.
Los programas de vacunación contra covid-19 se convirtieron en las estrategias de respuesta con mayor impacto para recuperar la normalidad. Por primera vez la humanidad vio el efecto de la vacunación en el control de una pandemia.
Pero el proceso no fue sencillo. La pandemia dejó en evidencia las brechas y desigualdades de los sistemas de salud en el mundo. Atender esas desigualdades y cerrar las brechas tenía especial relevancia para lograr el éxito de las campañas.
En septiembre de 2020, antes de que se iniciaran las vacunaciones, el grupo asesor estratégico de expertos en inmunización de la Organización Mundial de la Salud (SAGe-OMS) definió una hoja de ruta con seis principios éticos para la priorización de vacunas contra covid-19. Dos de esos principios eran la equidad de acceso global a las vacunas y la equidad de acceso nacional, entre grupos dentro de un mismo país.
Para alcanzar la equidad nacional, esta hoja de ruta incluía un marco de acción con dos objetivos principales:
- Asegurar que la priorización de vacunas tuviera en cuenta los riesgos y vulnerabilidades de diferentes grupos poblacionales debido a factores sociales, biomédicos o geográficos que aumentaran su riesgo a la enfermedad.
- Desarrollar un sistema de distribución e infraestructura que asegurara el acceso a la vacuna contra covid-19 en poblaciones prioritarias y “tomar acciones proactivas para asegurar acceso equitativo a cualquiera que califique dentro de un grupo de prioridad, particularmente poblaciones socialmente marginadas”.
Un reto importante
Uno de los retos que se plantea en un proceso de vacunación es el balance entre situaciones desiguales. El costo de servir en Caracas no es el mismo al servir en Puerto Ayacucho, por ejemplo.
Las estrategias deben responder a las condiciones del país, su población y distribución geográfica, infraestructura disponible, capacidad de transporte, refrigeración, personal de vacunación. Allí donde haya deficiencias, se deben ajustar las políticas para equilibrar el acceso.
Por eso, más allá de los grupos prioritarios para la vacunación, como el personal de salud o los adultos mayores, la equidad nacional implica que todos los ciudadanos deben tener la misma posibilidad de acceso a las vacunas sin importar si están en un pueblo, en una ciudad o en una localidad remota. Aunque sea imposible garantizar una igualdad absoluta, las políticas deben cerrar brechas y asegurar que no haya diferencias significativas en las posibilidades de vacunación entre el ciudadano de Puerto Ayacucho y el de Caracas.
A mediados de 2022, la OMS publicó un conjunto de recomendaciones en una estrategia para alcanzar la vacunación global. En ella se destacó la equidad y la inclusividad entre sus cuatro principios, además de la importancia del monitoreo de la demanda y administración de vacunas, revisión y actualización de las estrategias de vacunación y priorización en los países.
Pero en Venezuela el proceso de vacunación estuvo marcado por la incertidumbre. Fuimos uno de los últimos países de la región en anunciar acuerdos de vacunas, no tuvimos un plan de vacunación público con criterios claros sobre el proceso, tampoco campañas masivas para educar y promover las nuevas vacunas.
Realmente no se incorporó a actores relacionados con la salud, las sociedades científicas, la Academia Nacional de Medicina, ni se aprovecharon los expertos que tenemos en el país. Cuando empezó la vacunación en Latinoamérica vimos, por ejemplo, cómo Argentina fue el primer país en usar la vacuna Sputnik V, pero incorporó al personal técnico y a las sociedades científicas para dar orientación a la población. Transmitieron tranquilidad”, explica el médico Manuel Figuera, presidente de la Sociedad Venezolana de Infectología (SVI).
El proceso fue desordenado, desigual y confuso. Ante la falta de información, médicos y especialistas alertaron que el gobierno venezolano no estaba planeando procura de vacunas para la población. Una vez que se anunciaron las primeras compras y donaciones al país, desde Rusia y China, el temor se centró entonces en la planificación: Venezuela tiene una década con deficiencias en sus inmunizaciones regulares y la vacunación contra covid-19 exigía administrar diez veces más vacunas de las habituales. Todo en menos de un año.
Como parámetro, nótese que en Venezuela el Programa Ampliado de Inmunizaciones aplica entre 3.5 a 4.5 millones de vacunas en un año; lo que contrasta con una situación de emergencia como la actual… para vacunar al 70% de la población en seis meses, se deben colocar unos 45 millones de vacunas”, explicaba un documento técnico con una propuesta para el plan de vacunación de covid-19 en el país, preparado por médicos infectólogos, epidemiólogos, pediatras, especialistas en sociología, políticas públicas y otras áreas.
Sin embargo, como buena parte de la respuesta a la pandemia, el proceso de vacunación fue centralizado por el Ministerio de Salud. Las sociedades médicas y académicas no fueron invitadas a la planificación del proceso. Las vacunaciones se iniciaron con largas filas de personas a las puertas de los centros, sin claridad sobre las fases, reportes de un mercado negro de dosis y criterios no tan claros en las fases iniciales.
Hubo un manejo político de la pandemia. Por ejemplo, se vacunó solamente en los Centros de Diagnóstico Integral [de la red nacional Barrio Adentro]. Yo soy el superintendente de Salud Baruta. Nosotros tenemos ambulatorios que pertenecen al Programa Ampliado de Inmunizaciones, tenemos capacidad en esos espacios, casualmente yo dirijo el servicio y soy infectólogo, el director médico es el doctor Luis Echezuría, que fue epidemiólogo nacional y regional. Teníamos capacidades técnicas para apoyar desde nuestro municipio. Pero en ningún momento nos dieron vacunas para nuestros ambulatorios”, relató el doctor Figuera.
Después del inicio de la vacunación, el Concejo Municipal del municipio Baruta instaló un punto de inmunización en una plaza de Las Mercedes. “Una vez que perdieron las elecciones, dejaron de vacunar. Eso mostró el talante político de la vacunación”, agregó el médico. Esta situación también fue denunciada por dirigentes políticos opositores electos en esa jurisdicción.
Además, nunca se publicó el plan de vacunación. Pese a que las vacunaciones se han mantenido en el país, tampoco tenemos cifras oficiales actualizadas y abiertas sobre la cobertura vacunal alcanzada, solo encuestas realizadas por iniciativas académicas y organizaciones sociales. Según la última encuesta, para finales de abril de 2022 solo 62,3% de la población había recibido al menos dos dosis, y apenas 16,6% había recibido la tercera. Desde febrero de 2022 no se actualiza el avance de la cobertura de vacunación en la OPS.
Lo que se publicó fue una lista de centros de vacunación dispuestos por las autoridades nacionales. Alojada en un Google Site, esta lista solo informa el estado, municipio, parroquia y nombre de cada centro. No hay información sobre sus horarios, tamaño ni capacidad de atención. Ninguno de los médicos y especialistas consultados durante nuestra cobertura de vacunación sabía que la lista era pública.
Siendo la lista de centros uno de los pocos documentos públicos sobre la vacunación de covid-19 en Venezuela, analizamos la ubicación y distribución de estos centros. Cruzamos los lugares con la población de cada estado, municipio y parroquia, su densidad poblacional y extensión geográfica para tratar de comprender el alcance del plan.
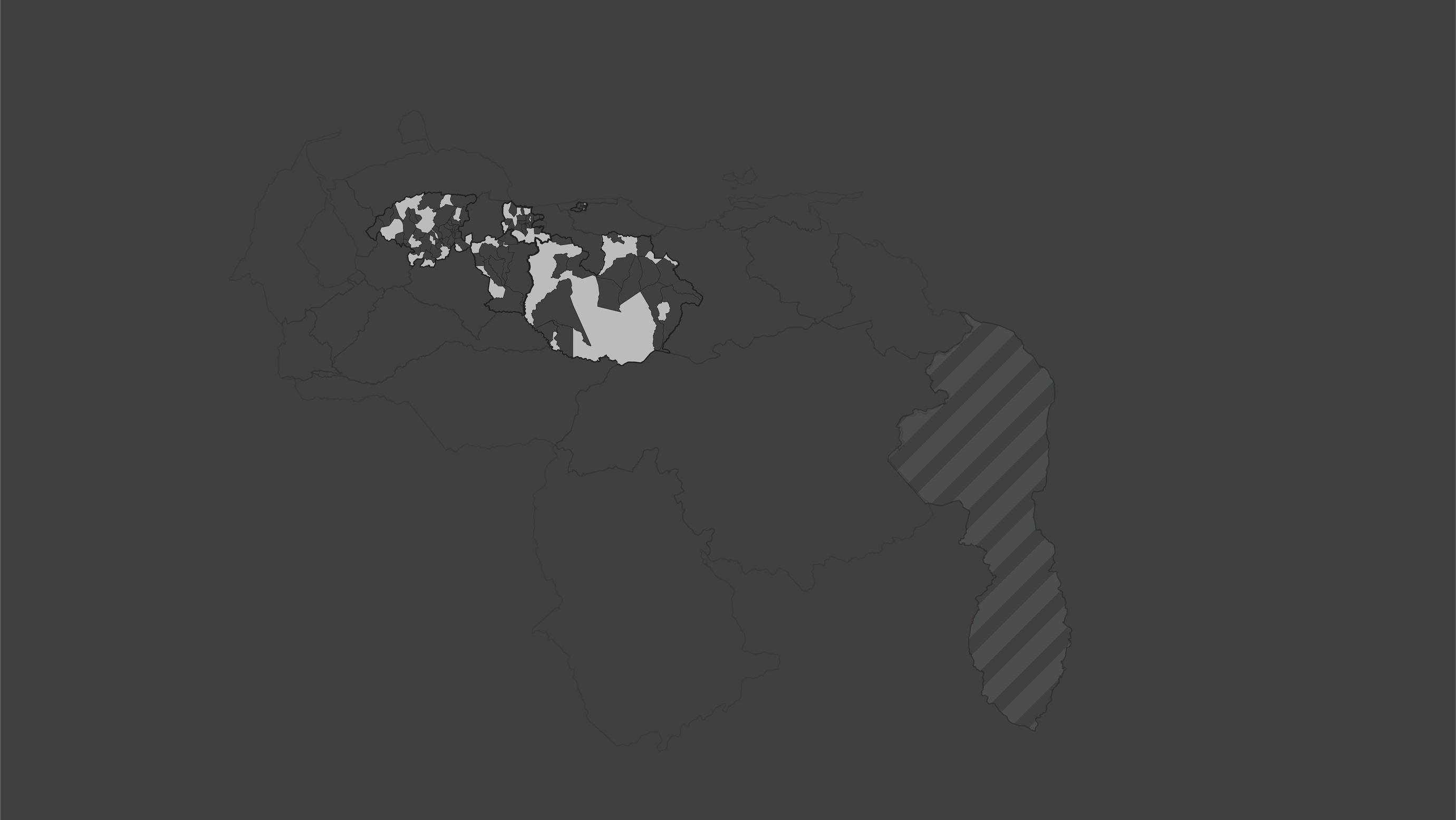
Encontramos una distribución desigual, con disparidades en la asignación de centros incluso en localidades con características demográficas similares. Los centros se encontraban en 38,25% de las parroquias, ubicadas en 25,19% del territorio nacional. Más de 8 millones de venezolanos no tuvieron acceso a un centro de vacunación en su parroquia.
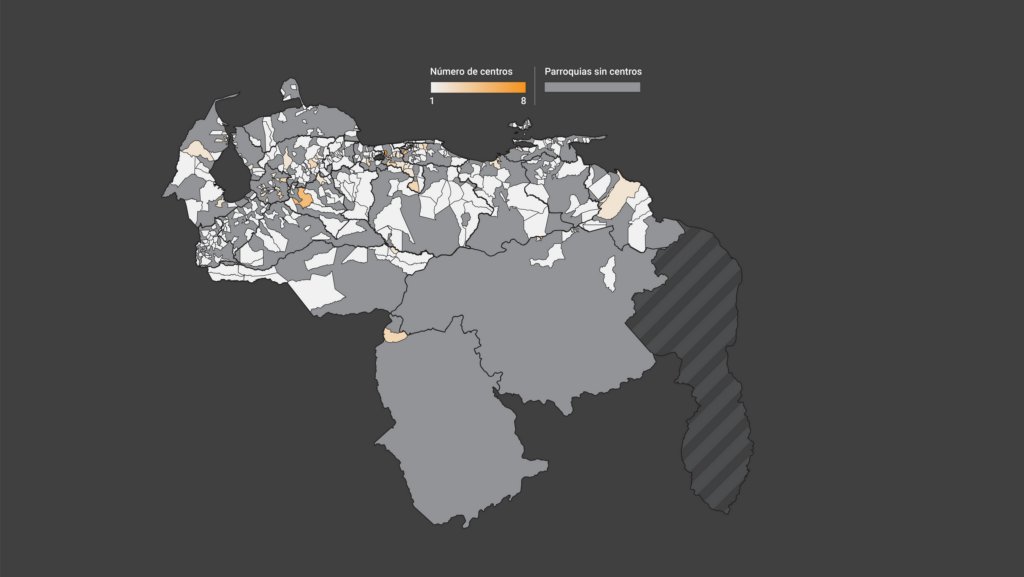
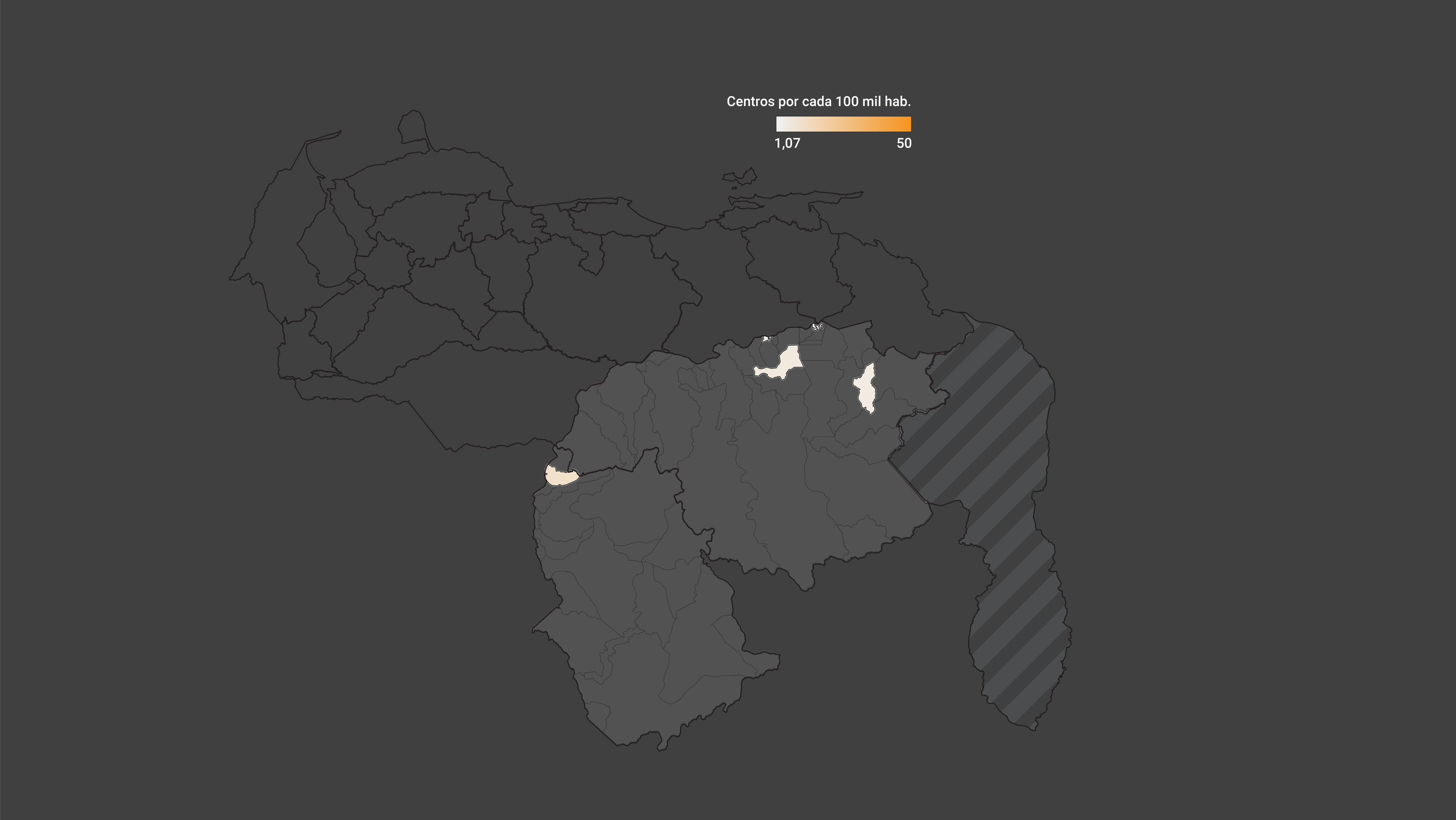
En los tres estados con mayor cobertura, 9 de cada 10 habitantes tuvieron al menos un centro de vacunación en su parroquia, mientras que en Amazonas solo 2 de cada 10 personas viven en la única parroquia con centros de vacunación.
La desigualdad en la distribución de centros de vacunación


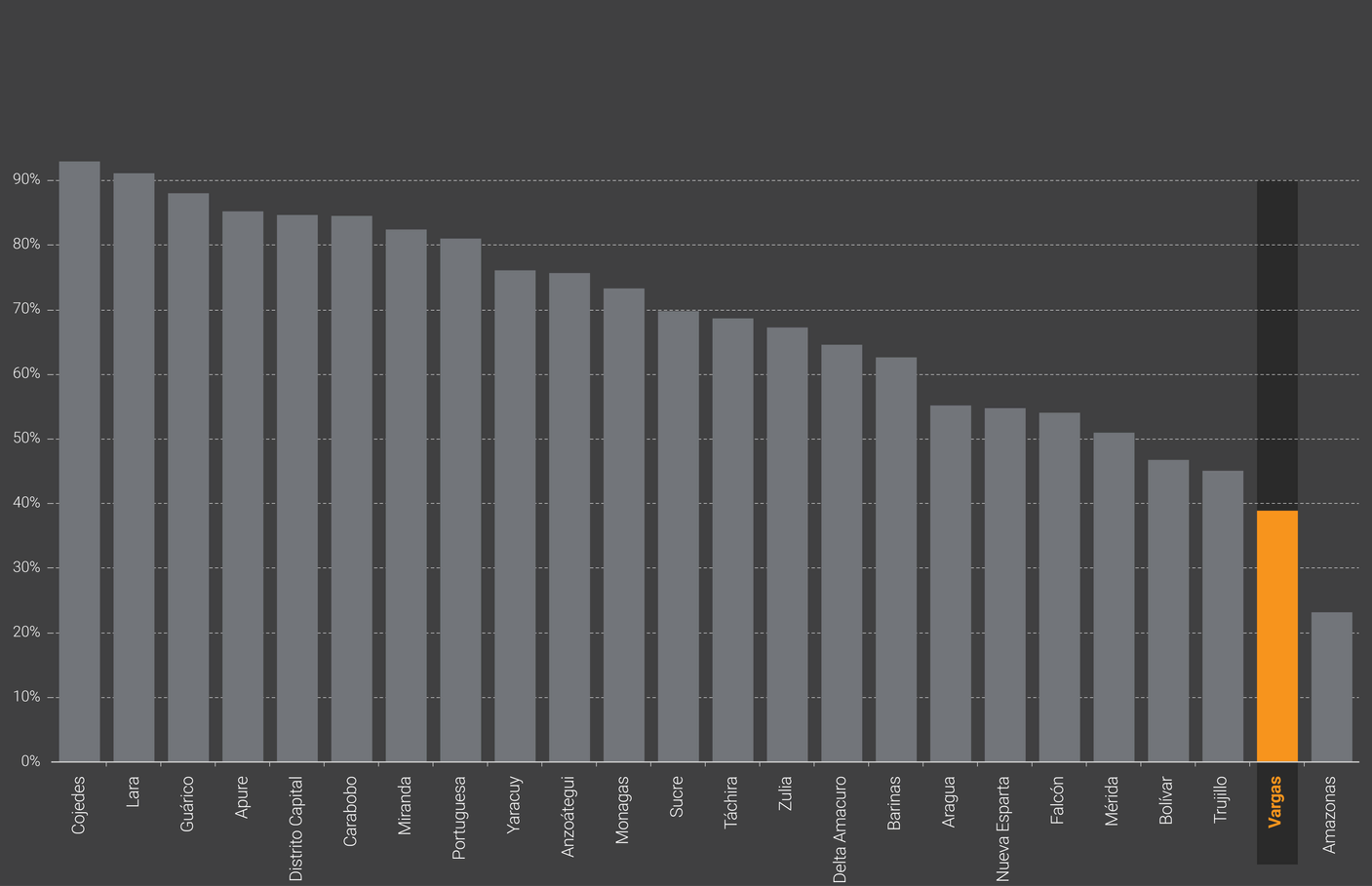
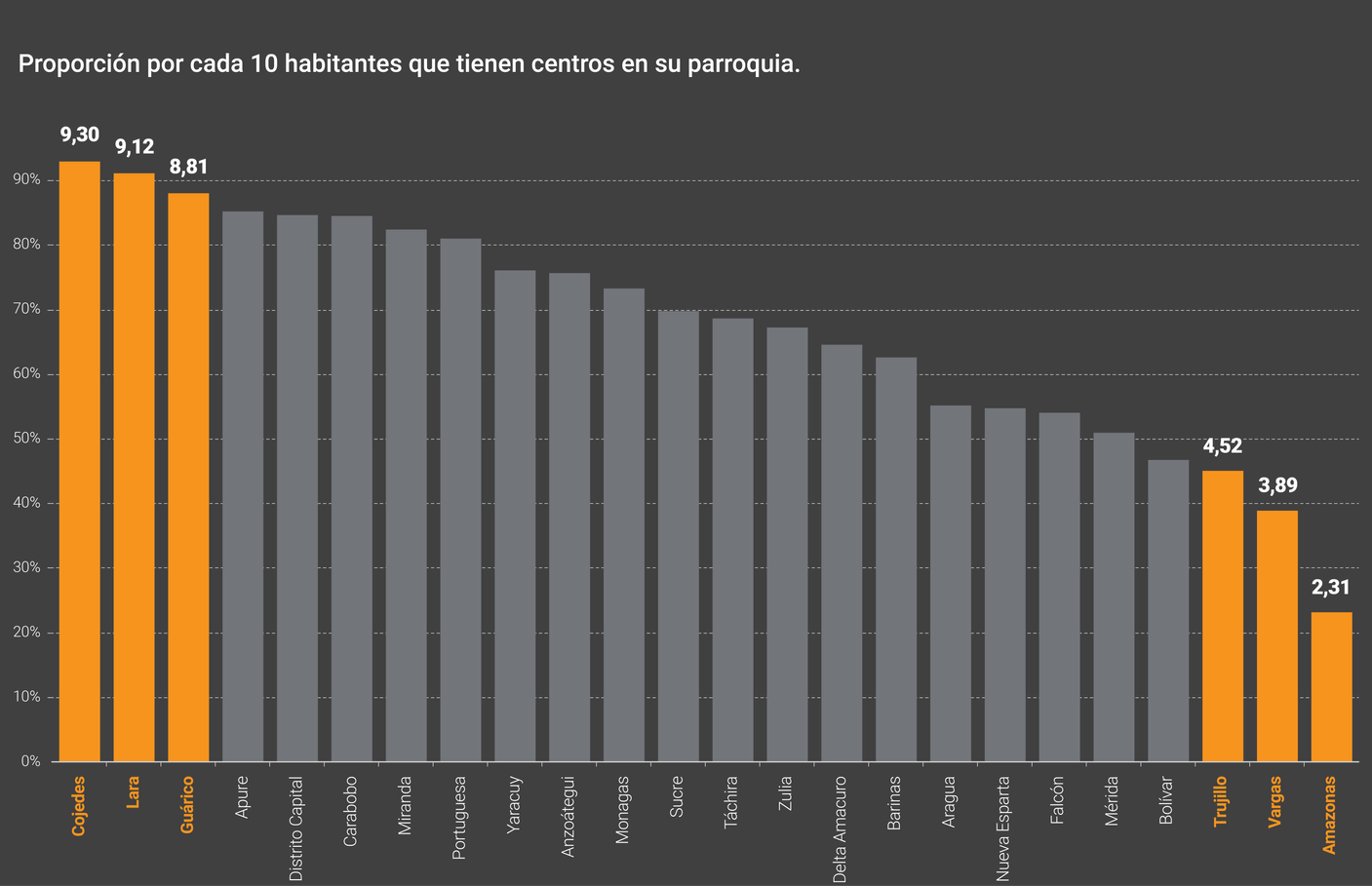
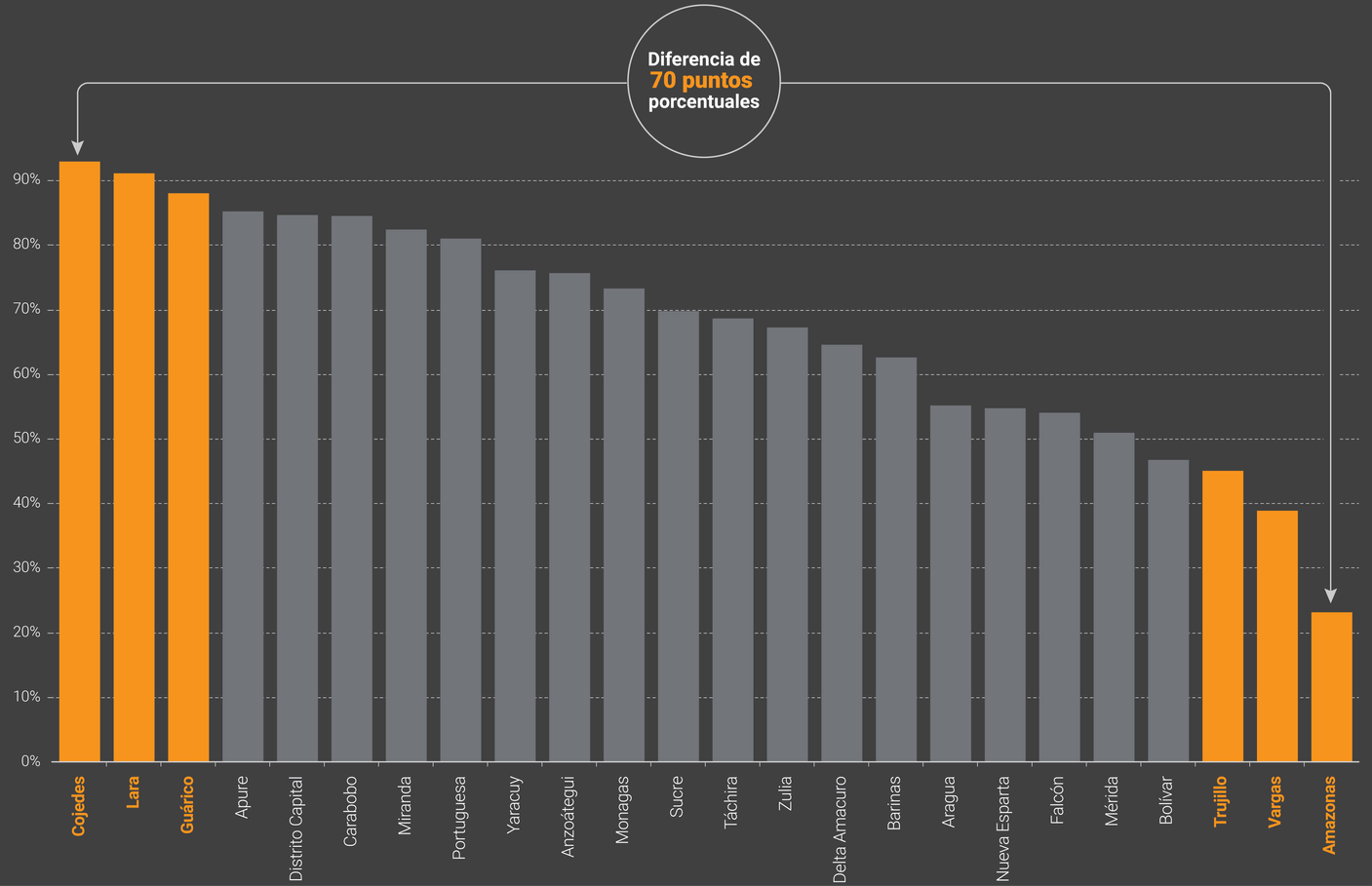


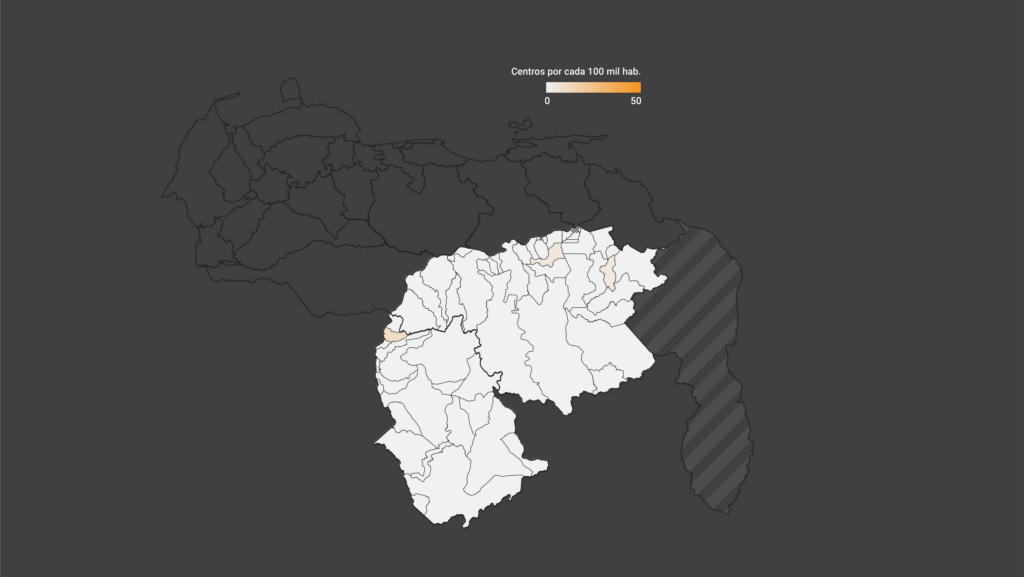
Vargas es el quinto estado más poblado de Venezuela y tiene uno de los principales puertos del país, por el cual llegaron cargamentos de vacunas contra covid-19. Pese a esto, menos de la mitad de su población vive en parroquias con centros de vacunación asignados.
En Bolívar y Amazonas, los dos estados más extensos del país, las parroquias con centros de vacunación solo ocupan 2,57% y 1,04% del territorio, respectivamente. Lo cual implica que las personas debieron trasladarse por distancias más largas para encontrar un centro.
Esta suele ser una situación frecuente en las inmunizaciones regulares de todo el mundo, por eso hay diversas estrategias que se implementan para equilibrar el acceso a las vacunas. Por ejemplo, se pueden realizar campañas de penetración, que implican trasladar grupos de vacunadores para buscar activamente personas para vacunar en las zonas más lejanas, con infraestructura insuficiente o donde haya problemas de cadena de frío. Estos vacunadores visitan casa por casa y llevan la vacuna directamente a la población, garantizando el acceso a quienes viven a mayor distancia o con obstáculos para movilizarse.
Pero sin un plan de vacunación público, no se sabe si las autoridades contemplaron campañas especiales, para cuáles zonas ni su posible efectividad.
En contraste, los estados con mayor proporción de población en parroquias que tuvieron centros asignados tienen una extensión territorial mucho menor.
La desigualdad también puede ocurrir dentro de un mismo territorio. El municipio Santa Ana del estado Anzoátegui tiene solo dos parroquias: Pueblo Nuevo y Santa Ana.
Pueblo Nuevo tuvo un centro de vacunación para sus 406 habitantes siendo, en teoría, la parroquia con mejor cobertura del país. En contraste, la parroquia Santa Ana, capital del mismo municipio con más de 10.000 habitantes, no tuvo ningún centro de vacunación asignado. Este municipio tiene 791 kilómetros cuadrados: hubo un solo centro de vacunación para un territorio que tiene casi dos veces el Área Metropolitana de Caracas.
La parroquia Santa Teresa del Distrito Capital tiene la mayor densidad poblacional de todo el país y, sin embargo, no tuvo centros asignados en la lista del Ministerio de Salud.
Las parroquias Carirubana de Falcón, Páez de Portuguesa y Sucre de Aragua tienen una densidad poblacional similar: en torno a 2850 personas por cada kilómetro cuadrado de territorio.
Sin embargo, tuvieron cantidades dispares de centros asignados: 7 para Sucre, 2 para Páez y ninguno en Carirubana.
¿Qué tanto afectan las desigualdades en la distribución de centros de vacunación?
No se sabe. Pese a recomendaciones de la Academia Nacional de Medicina, Venezuela no tiene evaluaciones públicas de la efectividad de su programa de vacunación, a diferencia de países como Colombia, Argentina, Chile o Uruguay.
Solo iniciativas académicas y de organizaciones no gubernamentales han arrojado algo de luz sobre las vacunaciones. Por ejemplo, el Observatorio Social Humanitario ha hecho un monitoreo de centros de vacunación en el país para analizar su funcionamiento.
Como la lista de centros de vacunación oficial no fue difundida, este monitoreo se realizó con un levantamiento propio de centros de vacunación: voluntarios comunitarios fueron formados para hacer evaluaciones presenciales y verificar algunos aspectos sobre el funcionamiento de los centros.
En el segundo reporte publicado de ese monitoreo, entre el 27 de diciembre de 2021 y 1 de mayo de 2022 se identificaron 600 centros de vacunación en los 24 estados del país.
Encontraron que 44% de los centros monitoreados no estaban activos, una proporción que fue creciendo desde 13,88% reportado en noviembre de 2021. Según sus hallazgos, 82% de los centros eran fijos.
La mitad de ellos (49,70%) estaban en ambulatorios, centros de atención con capacidad limitada. De hecho, de los 600 centros monitoreados encontraron que 73,41% no tenían más de dos puestos de vacunación simultáneos. Un 22,36% tenía entre 3 y 10 puestos. Solo 1,8% de los centros monitoreados podrían considerarse megacentros de vacunación con más de 20 puestos, como los recomendados por especialistas y sociedades médicas en su propuesta para la campaña de vacunación.
«Es difícil cuantificar el efecto de los cambios en los centros de vacunación, pero ciertamente no es una política favorable que la gente no tenga identificado claramente cuáles son esos sitios. En todo caso, los cambios empeoran la vacunación aunque no podemos medir exactamente cuánto”, explica Castro, quien ha presentado los resultados del monitoreo.
Estos megacentros hubiesen permitido mayor rapidez en la vacunación y condiciones más seguras, al permitir mayor distanciamiento social y ventilación de las instalaciones, sin interrumpir las actividades sanitarias regulares.
«La mayoría de las unidades ambulatorias en Venezuela cuentan con pocos y reducidos espacios con relación a las condiciones mínimas requeridas para que puedan ser consideradas como centros de vacunación de la campaña contra COVID-19: son servicios creados para la atención de procesos leves y situaciones poco complejas que no ofrecen las condiciones necesarias de infraestructura para atender simultáneamente a un número elevado de personas”, advertía la propuesta de los especialistas.
Las autoridades nacionales anunciaron nuevos centros de vacunación en actos políticos, pero la lista del Ministerio de Salud no se actualizó más desde octubre de 2021. No se sabe cuántos de esos centros anunciados entraron en funcionamiento.
Las distancias y dificultades de acceso han crecido en los últimos años en Venezuela. Problemas como el desabastecimiento de gasolina, que afecta a buena parte del país, la falta de disponibilidad de transporte público y altos costos de traslado, especialmente comparados con el ingreso promedio de la población, subrayan la necesidad de una mejor distribución local de los recursos para las vacunaciones.
«Uno de los problemas que tuvimos es que la gente no sabía dónde vacunarse, ni siquiera sabía los horarios. No había una plataforma. Es más fácil saber dónde uno vota, porque envías un SMS y te lo mandan, a saber dónde tienes un centro de vacunación cercano y vacunarte sin fila. Eso hace difícil las cosas, porque entonces las personas se acercan a un ambulatorio a ver si están vacunando, no están vacunando y entonces pierden el esfuerzo. Tenemos que facilitar las cosas para lograr los objetivos. Incluso buscando a las personas de casa en casa, en sitios de cuidado de adultos mayores, o en las casas de recreación que tienen algunas alcaldías”, dice Figuera.
Las limitaciones de traslados y acceso a combustible pudieron en alguna medida frenar la diseminación de covid-19 al inicio de la epidemia en el país, apuntó un estudio realizado por un grupo de especialistas que incluyó al médico infectólogo Julio Castro. Ahora, esas mismas limitaciones pueden ser obstáculos para facilitar la vacunación en el país.
«Las desigualdades en distribución son un fenómeno que se ve regularmente, porque no todos los países tienen la misma geografía, densidad de población, etcétera. Para vacunas, las de todo tipo, está el mismo planteamiento: tienes que garantizar que todos los ciudadanos tengan la misma capacidad de acceso, independientemente de dónde vivan. Deberías tener estrategias diferenciadas para centros de alta densidad de población, de baja densidad, población dispersa. Eso se debe garantizar con logística, recursos, estrategia”, explica el médico Castro.
Son varias las determinantes que inciden en el éxito de las campañas de vacunación, especialmente en eventos coyunturales como la vacunación contra covid-19 en el mundo. Las creencias personales y familiares, la confianza en el sistema de salud, disponibilidad de vacunas y condiciones socioeconómicas suelen influir en la aceptación de las vacunas. También la geografía, cercanía y facilidad de acceso afectan las oportunidades de vacunación.
Diversos estudios sobre coberturas vacunales y su relación con la proximidad a instalaciones de salud en países en desarrollo han demostrado la influencia del factor distancia en las coberturas. Las zonas rurales, señala la OMS, suelen tener menor acceso a centros de salud, su población tiene menos oportunidades de vacunarse y sufre desigualdad por la vacunación.
Un estudio realizado en Malawi sobre vacunaciones regulares infantiles concluyó que la proximidad a instalaciones de vacunación estaba asociada a una mayor cobertura vacunal de algunas inmunizaciones.
Sin embargo, un estudio realizado en Nigeria, que tomó como referencia la vacuna trazadora DTP (contra difteria, tétanos y tos ferina) apuntó que si bien la distancia afectaba el inicio de los procesos vacunales, usualmente no afectaba la continuidad de la vacunación, o la administración de las dosis necesarias para concluir los esquemas.
Este resultado contraintuitivo puede deberse a la selección: entre los cuidadores que residen más lejos del establecimiento de salud, sólo aquellos con una mayor disposición a que sus hijos reciban las vacunas inician la serie de vacunación de los niños”, señala el documento.
Es decir, un factor fundamental que pudiera superar las barreras geográficas de acceso es el conocimiento y motivación para demandar vacunas. Las campañas educativas para promover las inmunizaciones cobran gran relevancia en estos casos.
Sin embargo, en Venezuela no hemos tenido esfuerzos claros, organizados y masivos para promover y seguir incentivando la vacunación total de la población contra covid-19, incluyendo los refuerzos recomendados.
«Se están viendo diferencias epidemiológicas con las personas que tienen vacunas y refuerzo, sobre todo los refuerzos con vacunas bivalentes. Están teniendo menos hospitalizaciones y muertes que las personas que no tienen la vacunación completa, sin refuerzos. Los que no tienen vacunas son los casos predominantes de hospitalizaciones y muerte por covid-19. La epidemia se ha transformado. Debemos insistir en que esos grupos vulnerables se vacunen, y no hay ningún tipo de campaña de promoción, orientación, ni ningún tipo de abordaje”, agrega el médico Figuera.
No somos igualmente vulnerables
Además del aislamiento geográfico, la inequidad en vacunación también se puede relacionar a otras causas subyacentes, que pueden incluir factores biológicos (como las comorbilidades que aumentan el riesgo de enfermedad grave y muerte) o factores socioeconómicos (que aumentan el riesgo por las condiciones del entorno).
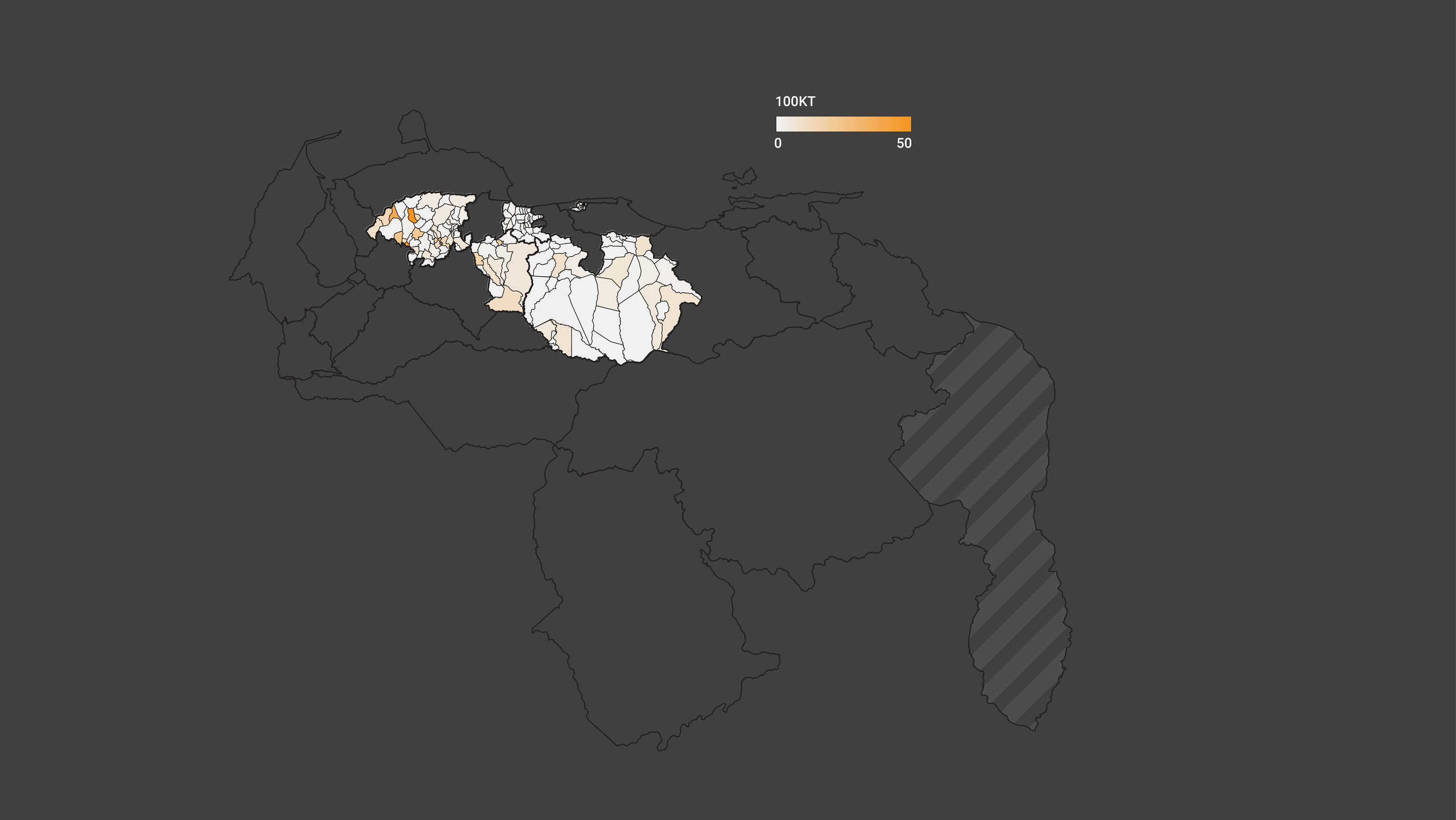
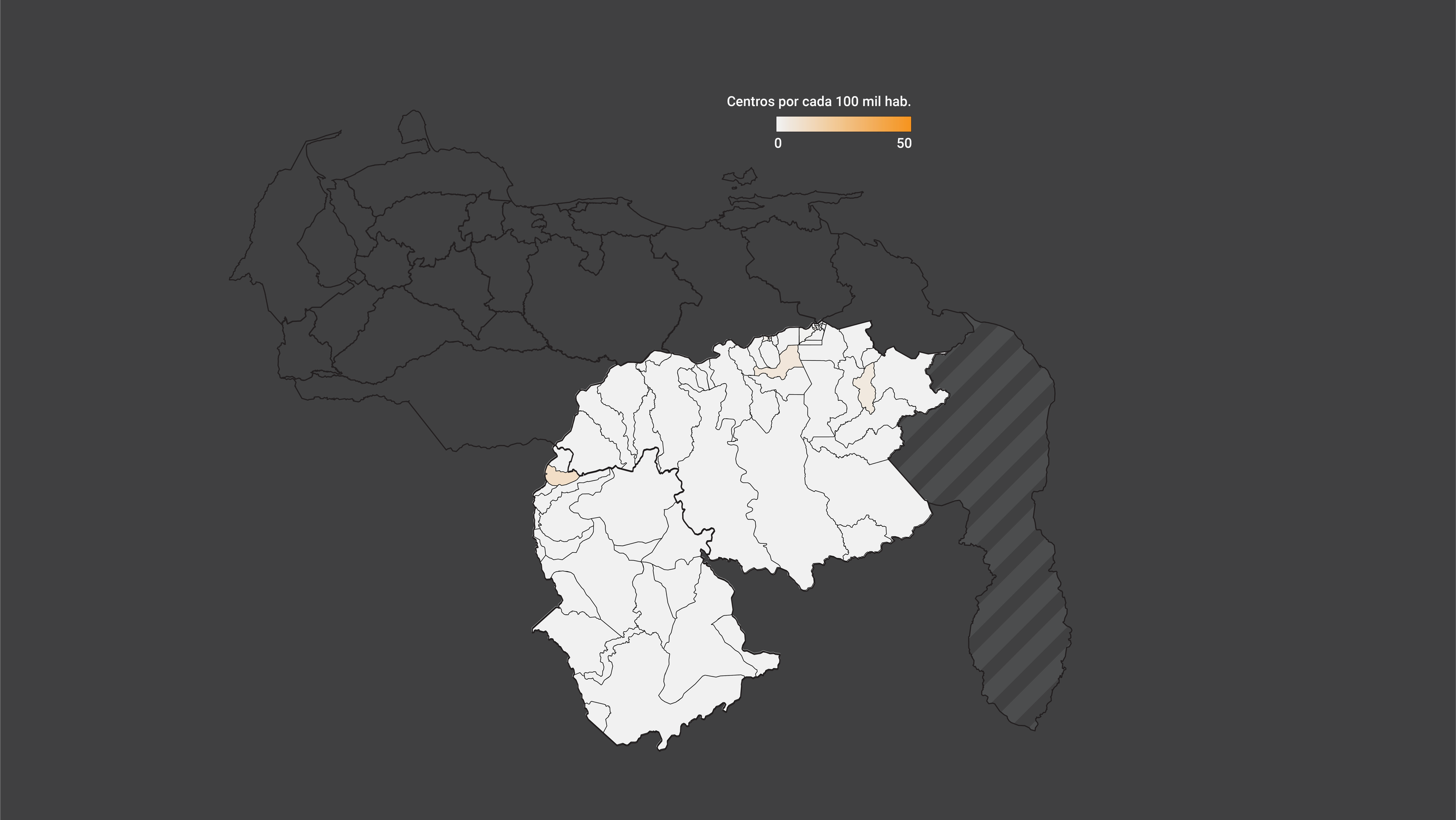
La firma de consultoría Anova Policy Research calculó para Prodavinci cuán desigual fue la distribución de estos centros de vacunación con base en el número de habitantes vulnerables a la pandemia de covid-19 en cada municipio del país.
Para definir esta vulnerabilidad, Anova empleó los datos de la Investigación Muestral de Hogares Venezolanos (IMHV). Se consideran vulnerables quienes cumplan al menos tres de seis criterios básicos:
1. Carencia de un seguro de salud privado.
2. Carencia de provisión privada de medicamentos.
3. Carencia de atención médica privada.
4. Integrantes de la familia con 60 años o más,
5. Integrantes de la familia con enfermedades crónicas o tropicales.
6. Carencia de acceso constante a agua potable de calidad.
Con estos datos, identificamos cuántos centros se asignaron por cada 10 mil habitantes vulnerables en cada estado. Así estimamos con mayor precisión cuáles municipios tuvieron mayor población vulnerable y en qué proporción se asignaron centros de vacunación.
Este es un trabajo de Luisa Salomón y Salvador Benasayag, publicado en Prodavinci, en el marco del especial La fábula de la salud pública en Venezuela, realizado con apoyo del Pulitzer Center.
Sigue todas nuestras entrevistas y la información que se produce desde las regiones uniéndote a nuestro canal de Telegram.




































































