La OMS estableció los criterios de salud pública que los países deben considerar para relajar las medidas de restricción de movimientos, flujos de pasajeros internacionales y las cuarentenas de la forma más segura posible. Prodavinci utilizó los datos oficiales para evaluar si Venezuela cumplía con los criterios recomendados por la OMS para la flexibilización que arrancó el primero de junio.
Encontramos que el país no cumple con los cinco indicadores principales y no reporta información sobre los 19 restantes. Prodavinci calculó que el día antes de la flexibilización, el número de nuevos casos confirmados era cinco veces mayor que los registrados tres semanas antes y las muertes acumuladas habían aumentado 40%.
Las autoridades hicieron solo 5,74% de la cantidad de pruebas PCR que deben hacerse según la OMS. El número de casos confirmados ha crecido 286,22% luego de la flexibilización, hasta el 30 de junio de 2020.
Tres semanas después del comienzo de la flexibilización, las autoridades suspendieron el esquema de flexibilización en doce estados del país.
Venezuela anunció su primer caso confirmado de COVID-19 el viernes 13 de marzo. Las autoridades suspendieron las clases y casi de inmediato decretaron cuarentena, una medida difícil de mantener por mucho tiempo por sus consecuencias económicas. Después de dos meses y medio de cuarentena, se aprobó una flexibilización con el reinicio de actividades en ocho sectores de la economía desde el primero de junio. Lo llamaron “el método venezolano”: un esquema que alternaba cinco días de trabajo seguidos de diez días de cuarentena. A finales de la primera semana lo cambiaron a siete días de trabajo, seguidos de siete días de cuarentena.
No hay un manual que asegure una reapertura sin contagios, pero la OMS ha planteado una estrategia general con 24 pautas e indicadores de salud pública que los países deben considerar para flexibilizar los controles de forma segura. Los indicadores de la OMS se agrupan en tres criterios de evaluación:
- Situación epidemiológica: ¿la epidemia está controlada?
- Sistema de salud: ¿el sistema de salud tiene capacidad de atender un nuevo brote de la enfermedad después del levantamiento de la cuarentena?
- Vigilancia de salud pública: ¿hay un sistema de vigilancia con capacidad para detectar rápidamente un rebrote e identificar la cadena de contactos de los pacientes?
Prodavinci detectó que las autoridades venezolanas solo reportan información para evaluar 5 de los 24 criterios establecidos por la OMS. A partir de las cifras oficiales vinculadas al número de nuevos casos confirmados y muertes por COVID-19, capacidad de diagnóstico por pruebas PCR y cantidad de pruebas positivas realizadas, Prodavinci calculó el desempeño de Venezuela en estos cinco indicadores y encontró que no cumplía con los parámetros requeridos por la OMS para una reapertura.
El día del inicio de la flexibilización, los casos confirmados habían aumentado 537,7% respecto a tres semanas antes y las muertes acumuladas por COVID-19 habían aumentado 40% en el mismo período. Tomando los datos oficiales y de la Oficina de Naciones Unidas para la Coordinación de Asuntos Humanitarios (OCHA), encontramos que no se estaban haciendo suficientes pruebas PCR: el déficit de las mismas era de 94,26% en comparación con lo establecido por la OMS. Además, con un solo laboratorio oficial en Caracas y uno móvil en Táchira para procesar pruebas PCR, el país no tenía un sistema de vigilancia epidemiológica capacitado para identificar nuevos casos.
Tres semanas después del inicio de la flexibilización, las autoridades anunciaron nuevas restricciones en medio de la cuarentena y los casos siguen en aumento, en lo que las autoridades han denominado un «rebrote».
El líder de emergencias de la Organización Mundial de la Salud (OMS), el médico Mike Ryan, advirtió a principios de mayo que los países que reabran demasiado pronto corren el riesgo de tener una segunda ola de casos muy pronto. “No podemos asumir que solo porque la enfermedad está disminuyendo ahora, va a mantener la disminución y por esto tenemos algunos meses para prepararnos para la segunda ola. Podríamos tener un segundo pico de casos en esta”.
Para conocer cuáles son las condiciones de una reapertura segura y cómo se compara la situación venezolana con los indicadores de la OMS, Prodavinci consultó a tres especialistas: el doctor Julio Castro, médico internista, infectólogo y asesor de la Asamblea Nacional en temas de salud; Carlos Torres-Viera, médico infectólogo y epidemiólogo con máster en Salud Pública de la Universidad de Harvard; y Manuel Figuera, médico internista infectólogo, vicepresidente de la Sociedad Venezolana de Infectología y superintendente en Salud Baruta.
En este trabajo, Prodavinci describe la evolución de la epidemia de COVID-19 en Venezuela y las medidas de respuesta tomadas por las autoridades de las condiciones en las que ocurrió la flexibilización, organizada de acuerdo a los tres criterios generales de la OMS: la situación epidemiológica del país, las condiciones del sistema de salud y el sistema de vigilancia y rastreo de casos nuevos.
Módulo 1 – La epidemia de COVID-19 en Venezuela
Desde el inicio de la epidemia en Venezuela las autoridades centralizaron la administración de la crisis de salud pública. Designaron una lista de 46 hospitales públicos centinelas para la vigilancia epidemiológica y atención de nuevos casos. También incorporaron la red de centros de diagnóstico integral (CDI) de la Misión Barrio Adentro. Así mismo, implementaron una encuesta a través del “Sistema Patria” en Internet para que las personas con síntomas llenaran un registro voluntario, y se implementó una política de visitas “casa por casa” por integrantes de la Misión Barrio Adentro y funcionarios de distintos organismos policiales y militares para buscar personas con síntomas.
El 15 de marzo, tres días después de que se anunciaran los primeros casos de COVD-19 en Venezuela, la cantidad de casos confirmados había aumentado a 17 y se anunció por primera vez la medida de cuarentena en Caracas y otros seis estados. Las actividades escolares y laborales fueron suspendidas, con excepción de los servicios de salud, alimentación, transporte y actividades policiales y militares. También fueron suspendidos los vuelos. La cuarentena fue extendida a todo el país el lunes 16 de marzo, cuando la cantidad de casos confirmados aumentó a 33. Del mismo modo, se suspendió la movilidad entre estados.
La medida fue parte de un decreto de Estado de Alarma que ha sido prorrogado tres veces y se mantiene vigente, según han anunciado, hasta mediados de julio.
Durante los primeros sesenta días de la cuarentena, los casos de COVD-19 aumentaron de forma lenta, pero progresiva. Los reportes oficiales, que se hacen diariamente en alocuciones televisivas sin presencia de la prensa, muestran que el crecimiento de la curva venezolana estuvo relacionado al principio a ciertos clusters o cúmulos de casos: primero en el estado Miranda, vinculado a la llegada de viajeros desde Europa; después en el estado Nueva Esparta, relacionado a actividades en una escuela de béisbol. Desde mediados de mayo, el aumento ha sido relacionado en el discurso oficial con el retorno de emigrantes venezolanos por las fronteras terrestres. Todos los estados tienen casos confirmados.
El cluster más importante, señalado por las autoridades recientemente, es el Mercado de las Pulgas de Maracaibo, la segunda ciudad más importante el país y capital del estado Zulia. Los reportes de junio reconocen una mayor cantidad de casos de transmisión comunitaria en el país.
Después de 76 días de cuarentena nacional, cuando la curva de casos nuevos de covid-19 apenas despegaba, las autoridades venezolanas iniciaron el proceso de flexibilización el primero de junio. El esquema planteaba autorizar el trabajo de 8 sectores económicos de forma alterna: cinco días de trabajo y diez de cuarentena o paralización, y dos días después lo cambiaron a siete días de trabajo seguidos de siete de cuarentena.
El primer día de la flexibilización había 1663 casos confirmados en Venezuela. El 15 de junio ampliaron la flexibilización a catorce sectores más. Sin embargo, cuatro días después se ordenaron nuevas restricciones. Desde el 22 de junio suspendieron el servicio de transporte público y prohibieron la movilidad en más de 50 municipios de Distrito Capital, Miranda, La Guaira, Aragua, Zulia, Lara, Trujillo, Táchira, Apure y Bolívar. El día que retomaron los controles había 4048 casos confirmados.
Hasta el 30 de junio Venezuela registra 5.832 casos confirmados en 110 días, contados desde el anuncio de los dos primeros casos confirmados. El país duplicó su número de casos confirmados en los últimos 17 días.
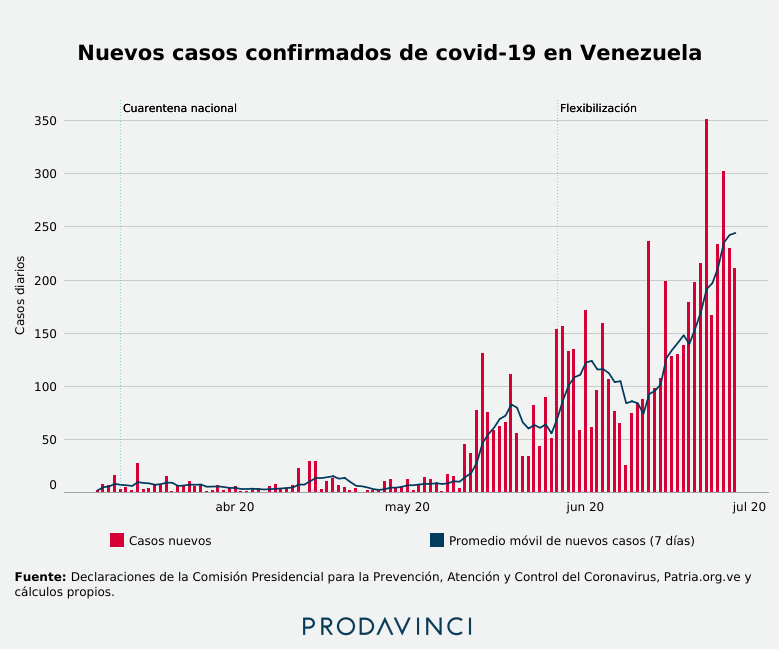
Prodavinci calculó un promedio móvil de siete días de los nuevos casos confirmados de COVID-19. Este indicador se estima promediando el número reportado cada día con los datos de los seis días previos. El promedio móvil se utiliza para evaluar mejor posibles tendencias en los datos y mitiga las distorsiones causadas por números diarios atípicamente altos y bajos en comparación con los datos anteriores de la serie. Esto evita problemas de interpretación. Si el número de casos disminuye de un día para otro no indica que haya una tendencia a la disminución de casos, o si un número de nuevos casos diarios aumenta no se debe asumir como una proyección de crecimiento sostenido.
Entre el inicio de la cuarentena nacional y el día previo a la flexibilización, el promedio móvil de nuevos casos confirmados diarios se incrementó 671,81%. Hasta el 16 de mayo, este indicador se mantuvo por debajo de 15,29 nuevos casos confirmados por día. El 30 de junio se ubicó en 235,14, el más alto desde que se reportaron casos confirmados en el país.
Venezuela entró en confinamiento apenas tres días después de la confirmación de los primeros casos de la enfermedad. Fue una implementación rápida en comparación con otros países.
El Oxford COVID-19 Government Response Tracker (OxCGRT) de la Escuela de Gobierno Blavatnik de la Universidad de Oxford monitorea las políticas implementadas por las autoridades de cada país ante la aparición de casos confirmados de la COVID-19. Esta investigación registra las políticas de contención y las medidas económicas y sanitarias a través de 17 indicadores.
El Stringency Index es un índice del OxCGRT que calcula la rigurosidad de las políticas de cierre de escuelas, prohibición de reuniones y eventos, cierre de sitios de trabajo, recomendaciones de permanecer en casa, cierre del transporte público, restricciones de movilidad, cierre de viajes internacionales y campañas de información de salud pública sobre la enfermedad. Se calcula a través un promedio de nueve indicadores que registran esas políticas. La escala de la puntuación del Stringency Index va de 0 a 100, de menor a mayor rigurosidad de las medidas.
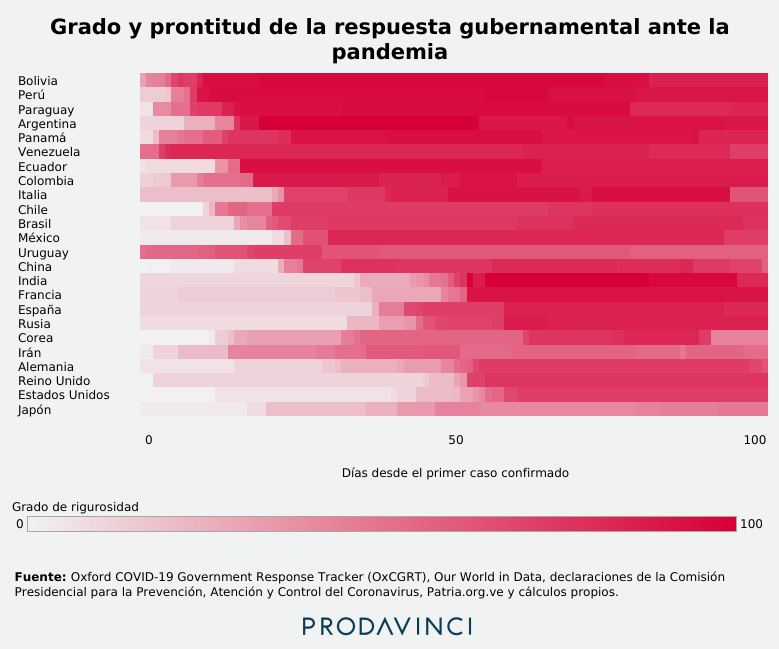
Venezuela fue uno de los países que tomó medidas más pronto. Este índice revela que Venezuela y Uruguay registraron el más alto grado de rigurosidad en este tipo de políticas de respuesta a la COVID-19 durante su primer día con casos confirmados, en comparación a otros 22 países, incluidos todos los de Sudamérica, además de Panamá, México y una selección de los países que han reportado más casos en el mundo, como Estados Unidos, Italia y España.
Si se evalúa cuáles países mantuvieron mayor grado de rigurosidad en promedio durante los primeros 100 días desde su primer caso confirmado, Venezuela ocupa el sexto lugar entre los 24 países seleccionados. Entre los 164 países que evalúa el OxCGRT en todo el mundo, Venezuela ocupa el puesto 25.
No hay reportes oficiales con información específica sobre el cumplimiento de la cuarentena y su evolución en los primeros tres meses de implementación.
Datos de Google muestran que la movilidad de la población disminuyó en las primeras semanas de cuarentena, pero ha aumentado de forma gradual. El COVID-19 Community Mobility Report de Google analiza la localización de sus usuarios para conocer cuánto se han trasladado, a qué sitios y por cuánto tiempo, durante la pandemia. Google genera un índice que mide la movilidad diaria de los usuarios en comparación a la que registraron entre el 3 de enero y el 6 de febrero de 2020, cuando no había cuarentena.
Google presenta esta información disgregada por sitios de trabajo, zonas residenciales, mercados y farmacias, parques, comercios y lugares de recreación, y estaciones de transporte público. Esta medición se hace con información extraída de los usuarios que disponen de un dispositivo móvil con capacidad de localización por satélite y conexión de Internet para compartir la información con Google. Algunos usuarios restringen el acceso que tiene Google a estos datos.
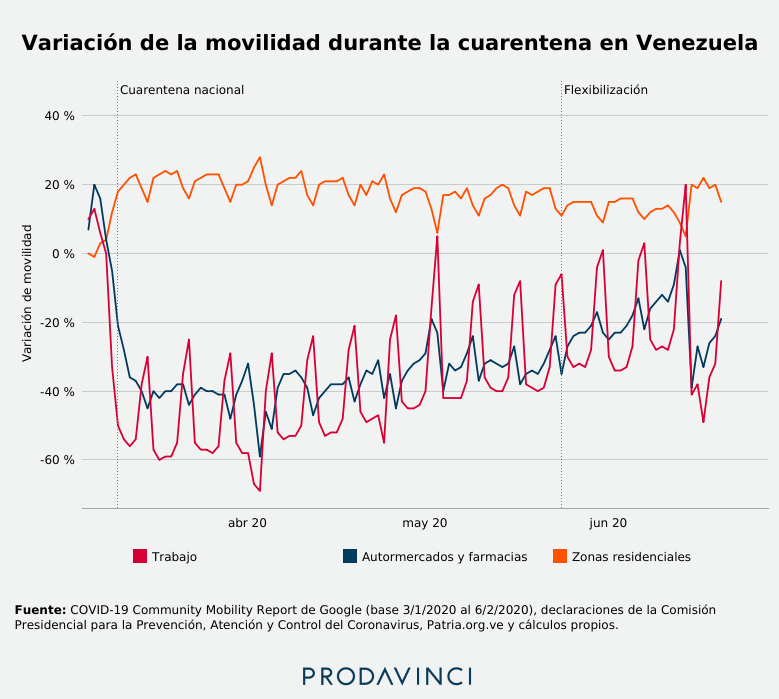
El día que Venezuela confirmó sus dos primeros casos, el 13 de marzo de 2020, los datos indican que la movilidad a automercados y farmacias aumentó 13 puntos porcentuales en comparación al día anterior, cuando no se habían reportado casos de la enfermedad.
El 15 de marzo, las autoridades venezolanas ordenaron la suspensión de actividades laborales exceptuando algunos sectores esenciales, y solicitaron a las personas que se mantuvieran en sus casas y que salieran solo para realizar compras de alimentos y medicinas. Ese día, la movilidad hacia sitios de trabajo fue igual que la registrada entre el 3 de enero y el 6 de febrero.
El último día hábil, el 13 de marzo, la movilidad reportada fue de 13%. Estas medidas fueron aplicadas en Caracas, Miranda, Vargas, Zulia, Cojedes, Táchira y Apure a partir del 16 de marzo. Al día siguiente, cuando estas políticas se implementaron en el resto de los estados, Google registró una caída de 50% en la movilidad hacia los sitios de trabajo y llegó hasta 18% en las zonas residenciales. La cuarentena coincidió con varias semanas de escasez severa de gasolina en todo el país, especialmente entre abril y mayo, que impidió la movilidad de buena parte de la población.
El 10 de abril se produjo el mínimo de movilidad hacia sitios de trabajo: 69% menos que los niveles previos a la cuarentena. En las siete semanas posteriores, el COVID-19 Community Mobility Report revela una tendencia de incremento en la movilidad de los usuarios en Venezuela. El día antes de la flexibilización de la cuarentena, el 31 de mayo de 2020, la movilidad registrada en sitios de trabajo subió hasta -6%, 63 puntos porcentuales más que el 10 de abril. Luego de la primera semana de flexibilización, este indicador se ubicó en 1%, por encima de los niveles previos a la cuarentena.
MÓDULO 2 1. Situación epidemiológica: ¿epidemia controlada?
El primer criterio considerado por la OMS para levantar la cuarentena es que el país tenga una reducción sostenida de casos. El indicador clave para medir este criterio es el número efectivo de reproducción (Rt): la cantidad promedio de nuevos casos provocados por cada paciente de covid-19. De acuerdo con la OMS, el Rt debe estar por debajo de 1 por al menos dos semanas. Es decir, cada caso debe infectar a menos de una persona. Esta tendencia debe mantenerse por 14 días.
Cuando no hay datos suficientes para estimar el Rt, la OMS establece criterios epidemiológicos para evaluar si la epidemia está controlada. El primero de ellos es la disminución sostenida de los casos: la cantidad de casos confirmados debe haber bajado 50% en las primeras tres semanas desde el pico de casos más alto. Después de esas tres semanas debe haber una disminución sostenida de casos confirmados y también de los casos probables, es decir, de todos los casos con síntomas similares a los de la enfermedad.
Cuando se implementó la flexibilización de la cuarentena, la epidemia de COVID-19 en Venezuela estaba lejos de estar controlada. Los casos confirmados y las muertes por la enfermedad estaban en aumento.
Durante los dos meses desde que se confirmaron los primeros casos en el país, hasta mediados de mayo, la cantidad de casos nuevos diarios se mantuvo por debajo de cien. Esa barrera fue superada el 19 de mayo de 2020, cuando se reportaron 131 casos nuevos. La flexibilización inició el 1 de junio. Todavía no habían pasado las tres semanas requeridas por la OMS y tampoco hubo una disminución progresiva de los casos.
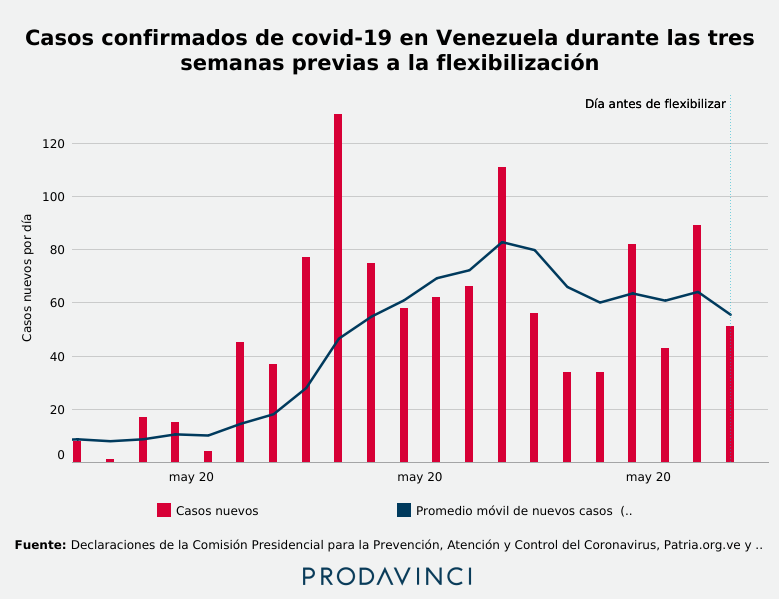
Para el 31 de mayo, el día anterior a la reapertura, solo habían transcurrido siete días desde el último pico de nuevos casos. El promedio móvil de nuevos casos también estaba en aumento. Tres semanas antes, se registraban en promedio 8,71 nuevos casos por día. El 31 de mayo ese indicador fue de 55,57 nuevos casos. Un incremento de 537,70%.
Aunque la flexibilización coincidió con la de otros países, Venezuela comenzó a relajar sus controles en un momento distinto de su epidemia. Mientras países como Italia y España empezaron el proceso después de pasar el pico de su epidemia, Venezuela disminuyó los controles cuando empezaba a aumentar la cantidad de casos. Otros países también iniciaron su flexibilización estando en la fase expansiva de la epidemia.
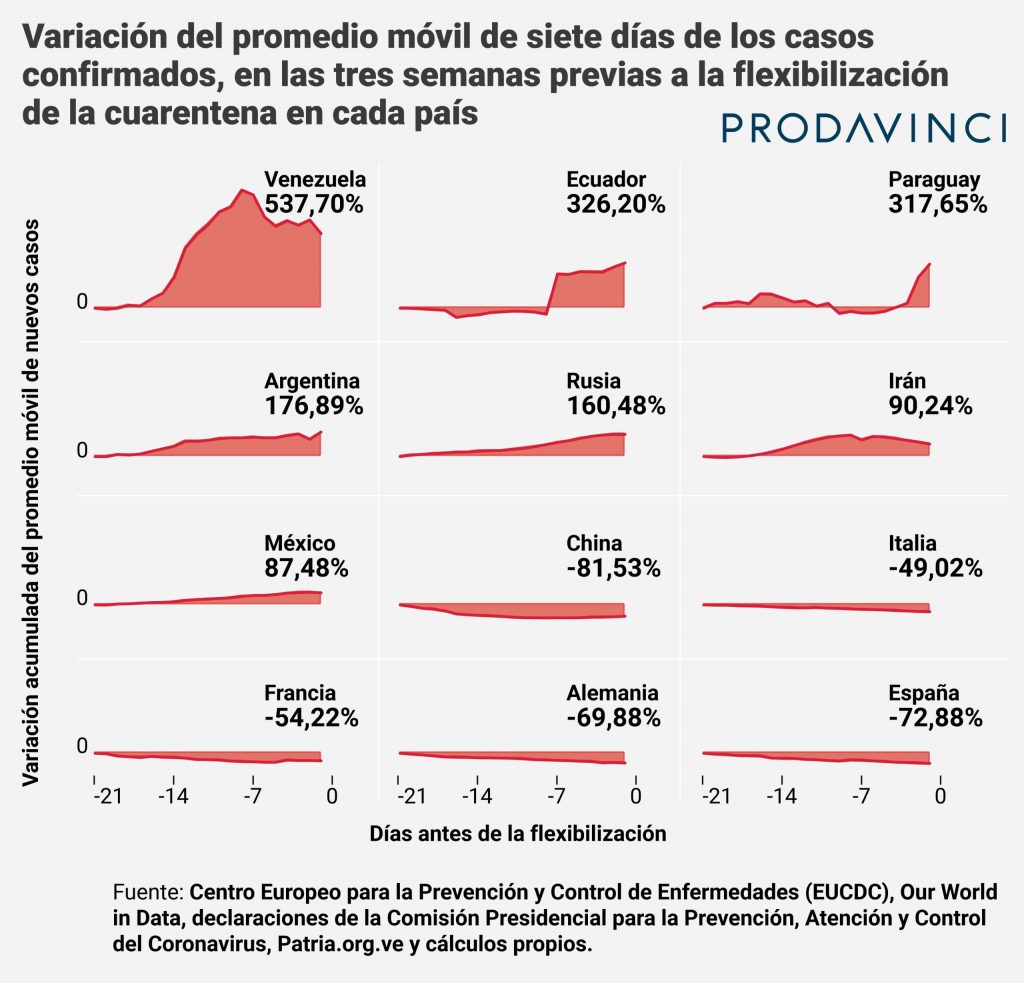
Un análisis del número de casos sobre una muestra de doce países evidenció que no todos los gobiernos ordenaron una reapertura cuando sus nuevos casos confirmados estaban disminuyendo. España, Alemania, Italia y Francia permitieron ciertas actividades luego de una caída superior al 50%, como establece la OMS. En China, las medidas de apertura en la provincia donde se registró mayor número de casos ocurrió tras una caída de 81,53%. Irán lo hizo mientras el promedio de nuevos casos crecía 90,24%. Países como Rusia, Argentina, Paraguay y Ecuador empezaron a flexibilizar con más de 160% de incremento respecto a las tres semanas previas.
La OMS recomienda levantar los controles una vez que la transmisión comunitaria ha descendido. En los reportes mundiales diarios, la organización plantea una clasificación del tipo de transmisión que tiene un país:
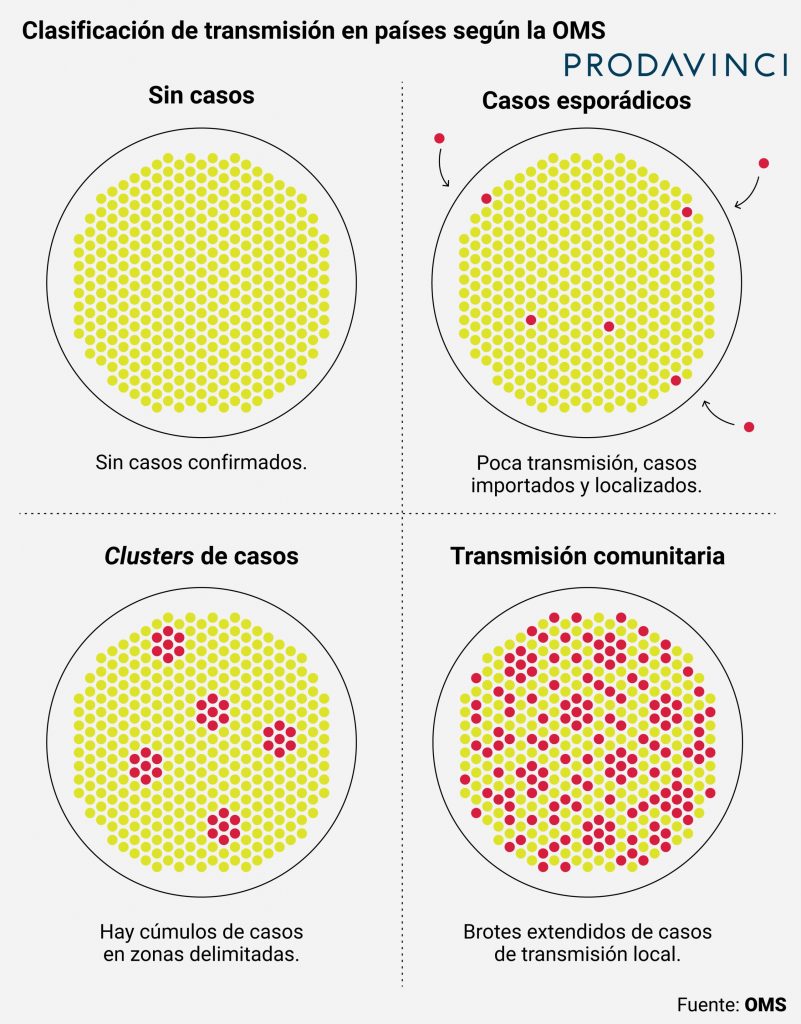
La OMS asigna esta clasificación a cada país basada en los reportes de las autoridades nacionales. Todos los días, los reportes de la OMS incluyen la clasificación de la transmisión de cada país. La OMS reporta que Venezuela tiene transmisión comunitaria desde el 23 de mayo.
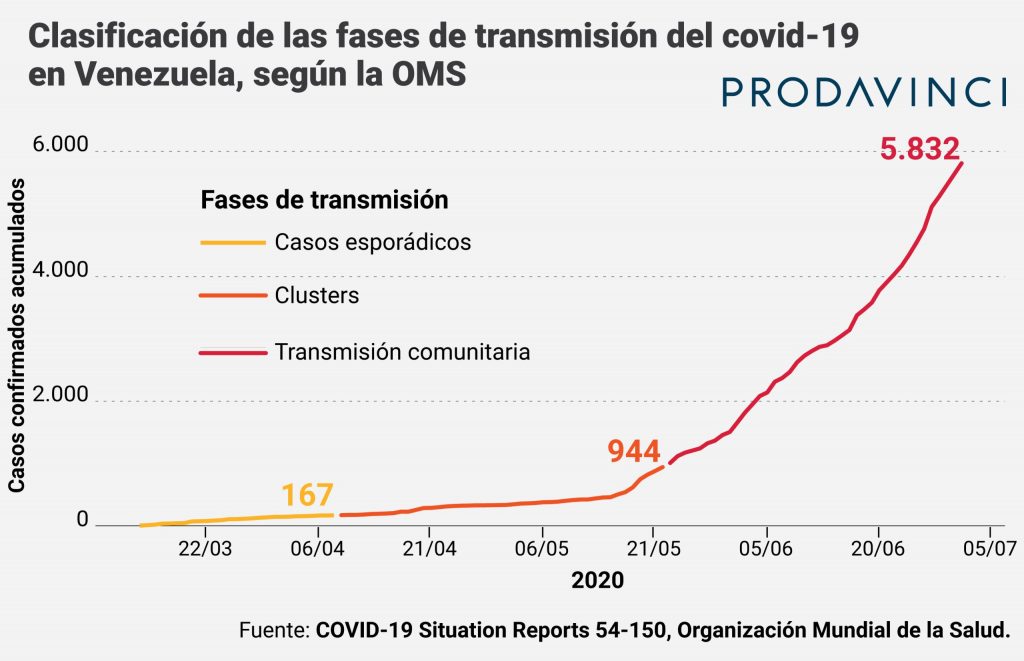
Desde la aparición de los primeros casos confirmados en el país, Venezuela entró en la primera fase de transmisión con casos esporádicos, según los criterios de la OMS. El 8 de abril, Venezuela registró 167 casos confirmados en 27 días. Al día siguiente la transmisión del virus pasó a ser por clusters o focos. El 22 de mayo Venezuela reportaba 1.010 casos confirmados en 71 días y la OMS ubicó a Venezuela en la categoría de países con transmisión comunitaria.
Aunque los reportes oficiales de Venezuela todavía incluyen casos importados después de tres meses de cuarentena, también muestran el aumento de casos de transmisión comunitaria. Si solo evaluamos el número de nuevos casos comunitarios que se reporta diariamente, el pico más reciente de este indicador ocurrió apenas dos días antes de la reapertura. En las dos semanas previas, el promedio de nuevos casos comunitarios por día pasó de 4,43 a 18. El incremento fue de 306,32%.
¿Cuál es la capacidad de diagnóstico por pruebas PCR?
El diagnóstico de los pacientes ocurre luego del contagio, por lo tanto el número de casos confirmados sólo puede representar una parte de todas las personas contagiadas en un momento determinado. Es por esto que la capacidad de diagnóstico influye en la cantidad de casos confirmados que se reporta.
Los epidemiólogos advierten que en todos los países la cantidad real de casos de COVID-19 es superior a la cantidad de casos confirmados, por eso es importante una estrategia de diagnóstico que permita hacer la mayor cantidad de pruebas posibles para medir el alcance de la epidemia. Para tener una estimación representativa de la epidemia, la OMS considera que las pruebas PCR con resultado positivo deben ser menos del 5% de las pruebas realizadas en las dos semanas previas a la reapertura. Un porcentaje alto en el número de pruebas sugiere que no se han hecho suficientes pruebas, que han aumentado los casos en la zona o ambos factores a la vez.
“De cada 100 pruebas realmente deberían salir positivas menos de 10, o incluso menos de 3. Si salen muchas más pruebas positivas, 20, 30, 50, significa que estamos diagnosticando los evidentemente enfermos y que son fáciles de diagnosticar. Se nos está escapando toda esa gente a la que deberíamos hacer trazado y diagnóstico”, explica Manuel Figuera, médico internista infectólogo, vicepresidente de la Sociedad Venezolana de Infectología y superintendente en Salud Baruta.
El protocolo de diagnóstico de la enfermedad COVID-19 en Venezuela establece el uso de dos tipos de tests: las pruebas de reacción en cadena de la polimerasa o PCR (Polimerase Chain Reaction en inglés) y las pruebas serológicas, también llamadas “pruebas rápidas”.
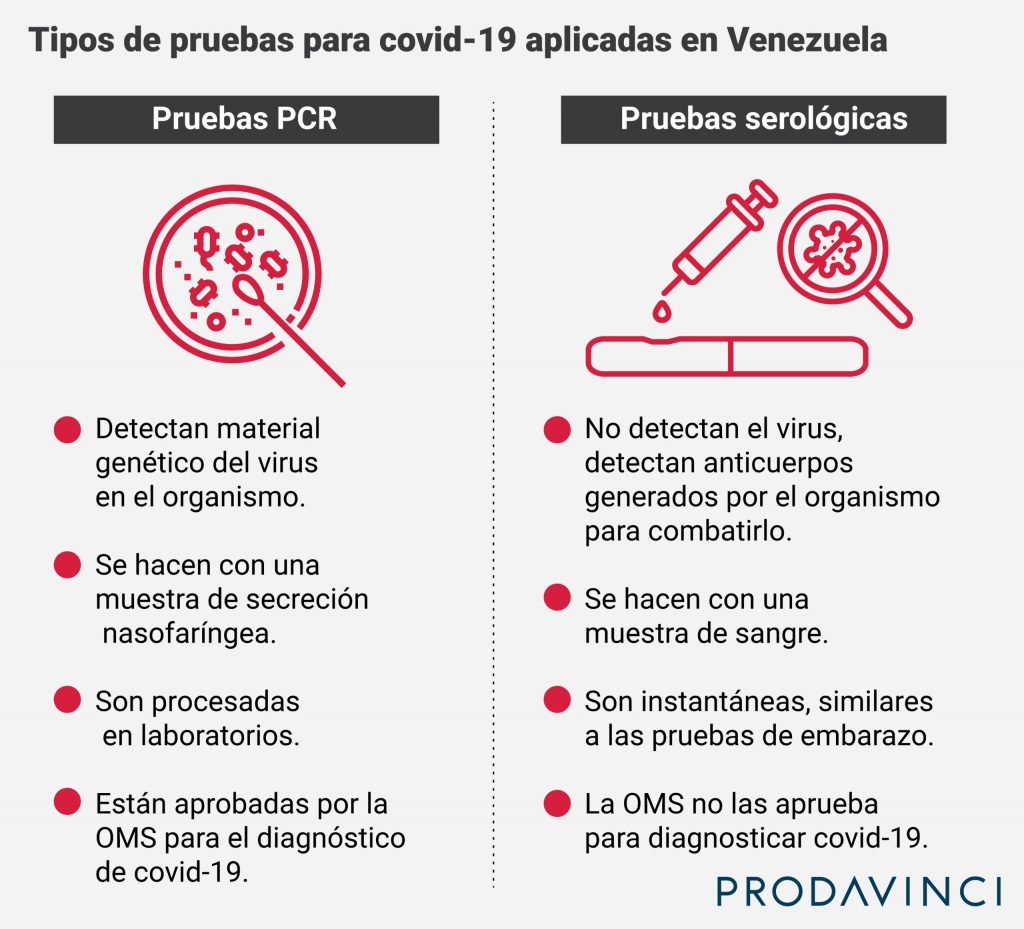
La OMS ha declarado que las llamadas “pruebas rápidas” de detección de anticuerpos o las que detectan antígenos no deben ser utilizadas para el diagnóstico de la enfermedad. Dependiendo del momento en que sean aplicadas, pueden arrojar falsos negativos. Si un organismo tiene el virus, pero la prueba se hace antes de que haya creado anticuerpos, el resultado será negativo. La OMS sólo aprueba su uso para investigaciones.
“Un buen porcentaje de los contagios que se producen por COVID-19 son por personas positivas asintomáticas o presintomáticas, justo antes de que tengan la manifestación de los síntomas. La única prueba que detecta a esas personas son las pruebas moleculares por hisopado tipo PCR-RT. Las otras pruebas detectan los anticuerpos, los cuales aparecen cuando la persona ya tiene tiempo enferma. Con COVID-19 toma una o dos semanas para empezar a generar los anticuerpos. Es por eso que la estrategia de despistaje diagnóstico por pruebas rápidas de detección de anticuerpos es inadecuada, porque estamos llegando tarde al diagnóstico y, sobre todo, demasiado tarde al oportuno aislamiento”, explica Figuera.
“Una de las cosas más alarmantes que ha pasado en Estados Unidos es que muchos estados, para justificar su apertura y justificar que están en mejores condiciones, empezaron a mezclar resultados de pruebas. Normalmente se reportaban PCR como pruebas y empezaron a reportar también pruebas de serología. La gran cantidad de esas pruebas de serología son negativas y entonces parece que los casos son muy bajos. Eso es increíble que pase en Estados Unidos y es lo que se está viviendo en Venezuela”, dice Carlos Torres-Viera, médico infectólogo y epidemiólogo con máster en Salud Pública de la Universidad de Harvard.
Los reportes venezolanos suelen informar la cantidad global de pruebas que se realizan en el país, sin especificar cuántas son serológicas y cuántas son PCR. Sin embargo, la Oficina de Naciones Unidas para la Coordinación de Asuntos Humanitarios (OCHA) publicó en su reporte del 21 de mayo que en Venezuela se habían realizado 16.577 pruebas PCR, equivalente a 574 pruebas por cada millón de habitantes. Este organismo también informó sobre este indicador en dos reportes previos.
La OMS señala que “el porcentaje de muestras positivas sólo se puede interpretar si hay una vigilancia exhaustiva y pruebas de casos sospechosos en el orden de 1 por cada 1000 habitantes por semana”. Es decir, cada semana se deben hacer al menos 1000 pruebas PCR por cada millón de habitantes.
Venezuela realizó 574,19 pruebas por millón de habitantes hasta el 21 de mayo. Desde el primer caso confirmado hasta esa fecha, Venezuela debió realizar al menos 10.000 pruebas por millón de habitantes, según los estándares de la OMS.
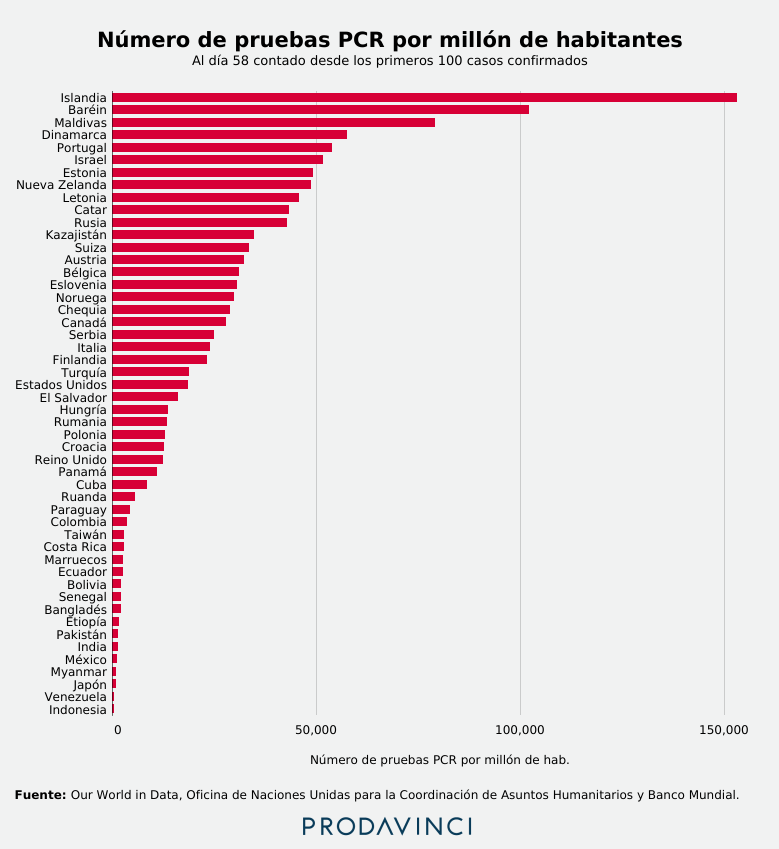
Venezuela ocupa el puesto 49 entre 50 países por número de pruebas PCR realizadas en proporción a su población luego de 58 días. Venezuela solo superó a Indonesia que realizó 447,30 pruebas por millón de habitantes.
Islandia es uno de los países que más pruebas hizo en este indicador. A Venezuela le tomaría más de 42 años alcanzar la tasa de diagnóstico de Islandia, al ritmo registrado hasta el 21 de mayo. Para alcanzar a Cuba, necesitaría más dos años. Países de la región como Ecuador, México, Colombia, Bolivia y Panamá también superan a Venezuela en este indicador.
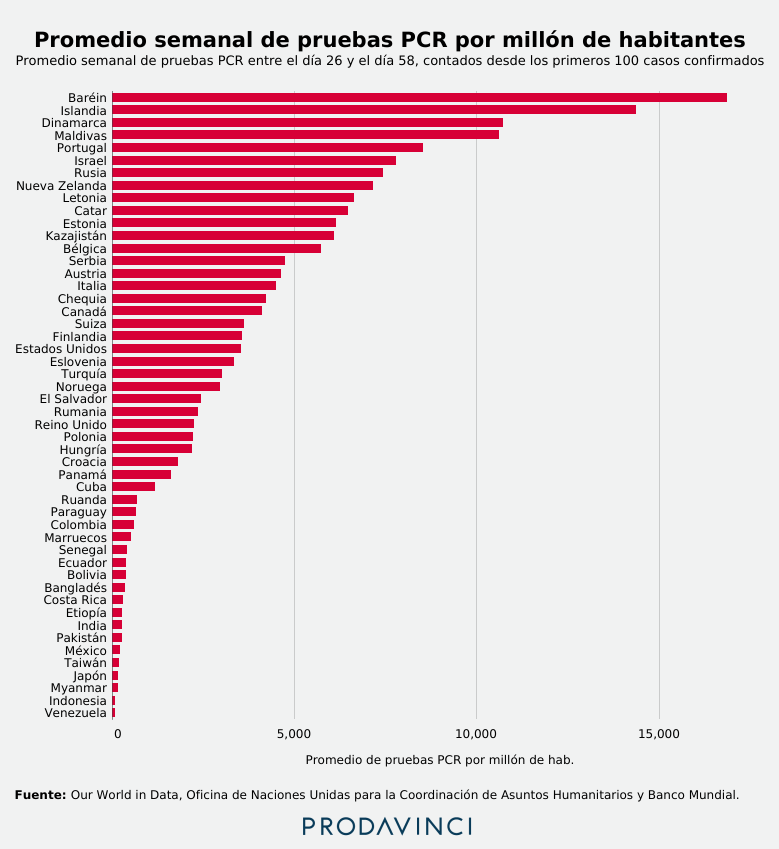
Entre el 19 de abril y el 21 de mayo, Venezuela aplicó en promedio 331,50 pruebas PCR al día, 81,95 a la semana por millón de habitantes. En un solo día, Islandia hacía en promedio dos veces el número de pruebas PCR requeridas por la OMS para toda una semana. Venezuela tendría que realizar 28.870,20 pruebas PCR a la semana para alcanzar este parámetro en lugar de las 2.320,50 que hizo en promedio entre el 19 de abril y el 21 de mayo.
Si se toma el estimado de la OCHA sobre el incremento de la capacidad de diagnóstico en el Instituto Nacional de Higiene Rafael Rangel en Caracas y su laboratorio móvil en Táchira, Venezuela estaría realizando entre 900 y 1000 pruebas al día, un máximo de 7000 pruebas por semana. Eso significa que el país aún tendría que multiplicar por cuatro esa capacidad semanal de 242,46 pruebas por millón de habitantes y ocuparía el puesto 45 entre los 50 países analizados.
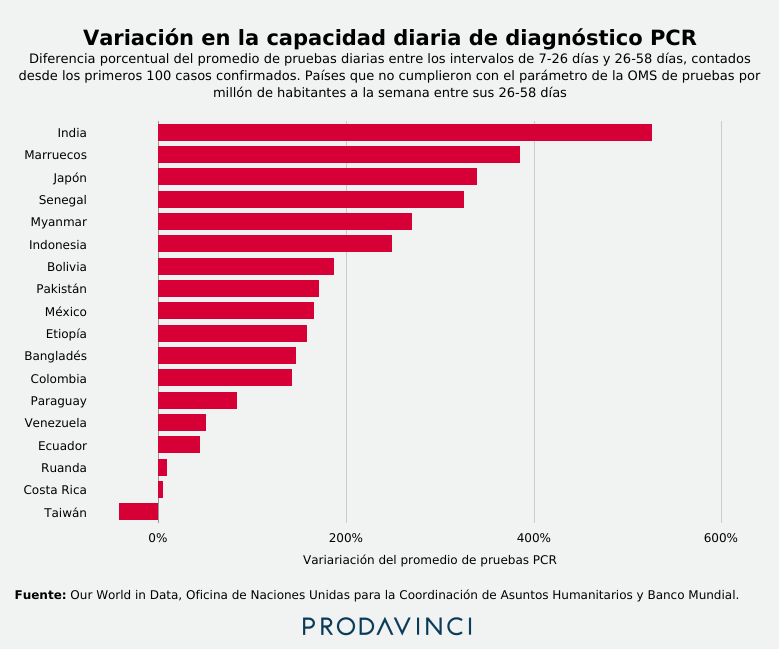
Si se compara el promedio de pruebas PCR por semana en Venezuela durante ese intervalo de tiempo con el registrado entre el 31 de marzo y el 19 de abril, se evidencia un incremento de la capacidad diagnóstica en 50,32%. Solo cinco países registraron variaciones inferiores a la de Venezuela tras similar cantidad de días desde los primeros 100 casos confirmados. Incluso, países como Taiwán decrecieron en su capacidad diagnóstica.
Otros once países, entre ellos Islandia, también registraron un incremento inferior al de Venezuela. Sin embargo, para el momento cumplían con el parámetro de 1000 pruebas a la semana por cada millón de habitantes.
“Si [las autoridades] dicen que hicimos más de un millón de pruebas, pareciera mucho, pero estamos haciendo el despistaje inicial con las pruebas inadecuadas; estas pruebas rápidas que no son recomendadas por la OMS. Es igual cuando se dice que la mayoría de los casos supuestamente son importados, pero realmente muchos son contactos de importados. Estos por definición son casos autóctonos. Lo que preocupa es que estamos abriendo la cuarentena bajo cierta imprecisión e incertidumbre en los datos”, advierte Figuera.
Entre el 31 de marzo y el 21 de mayo, el déficit de pruebas PCR realizadas se redujo poco. De acuerdo al dato más reciente publicado por OCHA, Venezuela debió hacer 16 veces más pruebas. En la primera medición requería 43 veces más. Su déficit de pruebas PCR acumuladas para cumplir el estándar de la OMS solo bajó tres puntos porcentuales: pasó del 97,73% al 94,26%. Hasta el 30 de junio, Venezuela debió haber hecho al menos 453.674,50 pruebas PCR.
¿Se han reducido las muertes por COVID-19?
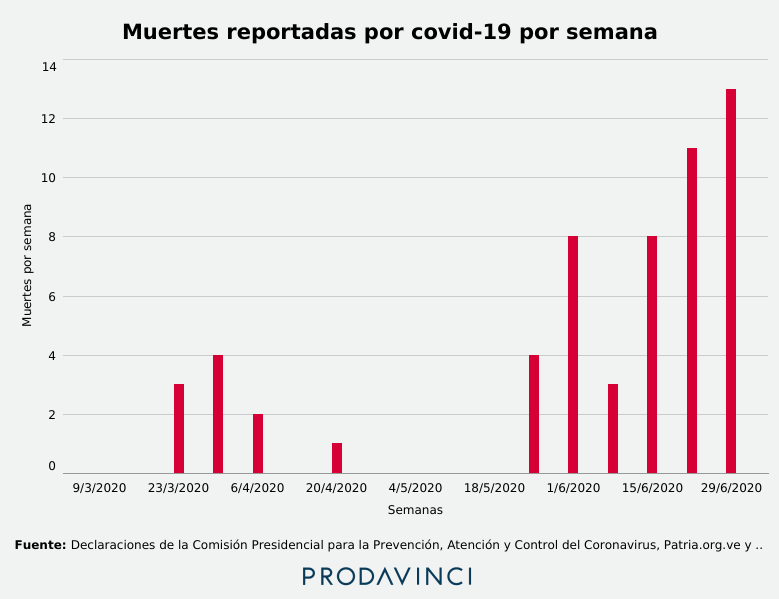
El tercer indicador de la OMS para la flexibilización de medidas establece que deben haber pasado 3 semanas con disminución de muertes por la enfermedad, pero en Venezuela las muertes aumentaron. Durante las tres semanas previas a la flexibilización de la cuarentena, las autoridades venezolanas reportaron cuatro muertes por COVID-19. Todas ocurrieron la última semana de mayo, días antes de la flexibilización. En las cuatro semanas previas no se había reportado ninguna nueva muerte por COVID-19.
En los primeros 30 días de junio, 37 personas han muerto por COVID-19 en Venezuela, lo que duplicó el número de muertes acumuladas hasta mayo. En la tercera semana de junio se agregaron 11 nuevas muertes, el más alto número de muertes en siete días.
Venezuela no ha reportado datos para responder los demás indicadores que establece la OMS para evaluar si la epidemia está controlada:
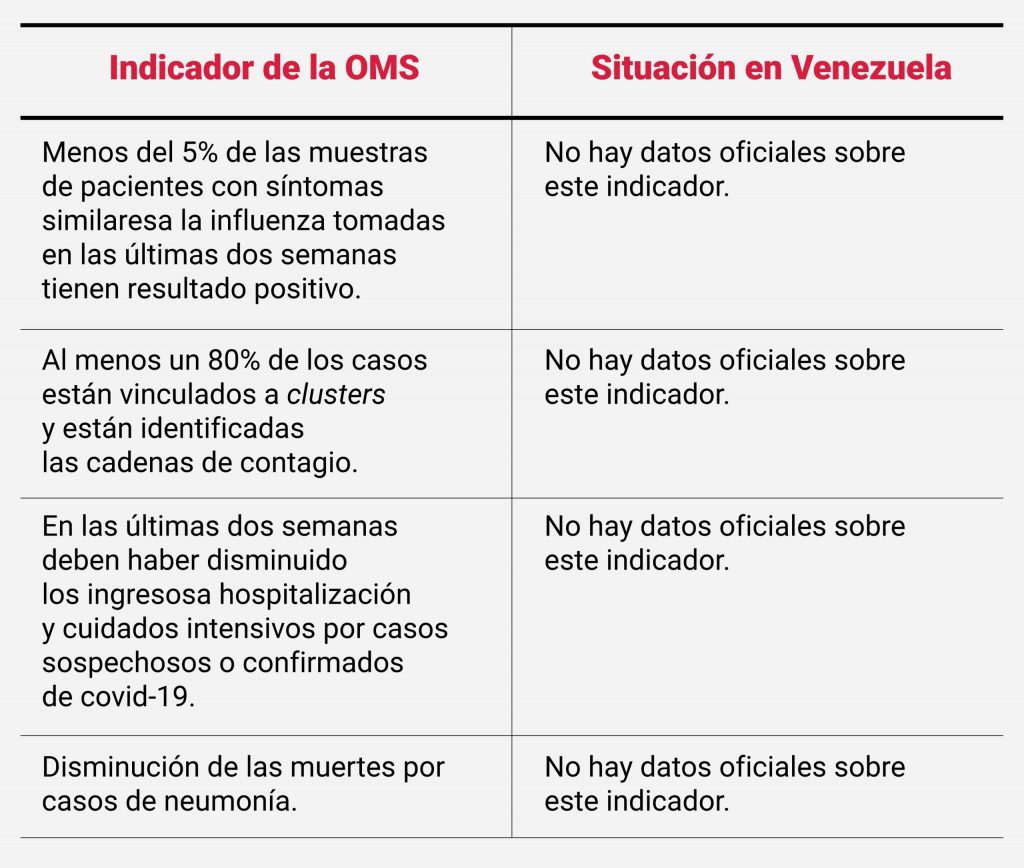
¿Está controlado el riesgo de nuevos casos importados?
Según los reportes de las autoridades venezolanas, el ingreso de personas por las fronteras terrestres ha influido en el aumento de reportes de COVID-19 en Venezuela. Hasta el 29 de junio de 2020, se había reportado el ingreso de 63.532 personas al país.
La mayoría de ellos son migrantes que han retornado desde otros países del sur del continente, debido al impacto económico de la pandemia en estos. Los países que tienen frontera terrestre con Venezuela registran muchos más casos: hasta el 30 de junio de 2020, Brasil tiene 1.368.195 casos confirmados. Colombia tiene 97.846.
Uno de los criterios establecidos por la OMS en la estrategia para levantar controles es que el país pueda bajar el riesgo de recibir casos nuevos importados y tenga capacidad de detectar y aislar rápidamente a viajeros que puedan ser casos sospechosos.
En una entrevista con Unión Radio el 25 de mayo de 2020, Freddy Bernal, quien tiene el cargo de “protector” del estado fronterizo Táchira, afirmó que de los más de 55.000 venezolanos que habían ingresado al país, 31.401 personas habían pasado por cuarentena obligatoria. Es decir, más de 20.000 personas han ingresado al país sin pasar por aislamiento preventivo.
Bernal dijo que hasta mediados de mayo estimaban que más de 600 personas entraban todos los días por pasos irregulares o trochas a lo largo de la frontera con Colombia. Según afirmó, las medidas de control redujeron los ingresos irregulares a 50-60 personas diarias.
Dijo que todas las personas que han ingresado “con grave contagio” han sido aisladas, pero también que todos han sido casos asintomáticos: “Gracias a Dios todas las personas que han sido detectadas con el Coronavirus han sido asintomáticas. Significa que nunca han tenido dolor de cabeza, ni dolor de huesos ni problemas respiratorios”.
En redes sociales han surgido denuncias de personas recluidas en cuarentena obligatoria en algunos hoteles. Reclaman las condiciones del aislamiento.
“No está mal usar sitios especiales para esos pacientes que están llegando de otros países, pero hay una serie de cosas que van alrededor de esa cuarentena: le tienes que dar alimento, medicamentos. ¿Qué pasa si no está eso? La gente usa los caminos verdes para entrar. Siempre hay que balancear eso: hacer algo obligatorio versus voluntario. Es verdad que la cuarentena voluntaria a veces no funciona, como lo demostró el cluster por la escuela de béisbol de Nueva Esparta. Lo ideal es que tengas un sistema que apoye a toda esta gente que viene de la tragedia de la migración y no solo los tires en un hotel por 14 días”, explica Torres-Viera.
En Táchira, Bernal asegura que “obligatoriamente todo el que entra a Venezuela recibe una prueba rápida, luego al quinto día otra prueba rápida y luego cuando va a salir del estado recibe una prueba PCR, que es una prueba de despistaje total del virus”.
Hasta el 29 de junio de 2020 se detectaron 3.244 casos positivos entre los ingresos de venezolanos. Eso representa el 58,66% de los casos confirmados en Venezuela hasta esa fecha.
MÓDULO 2 ¿Está preparado el sistema de salud venezolano?
No hay datos oficiales comprobables que confirmen si el sistema de salud venezolano está preparado para atender un posible rebrote de COVID-19 durante la flexibilización.
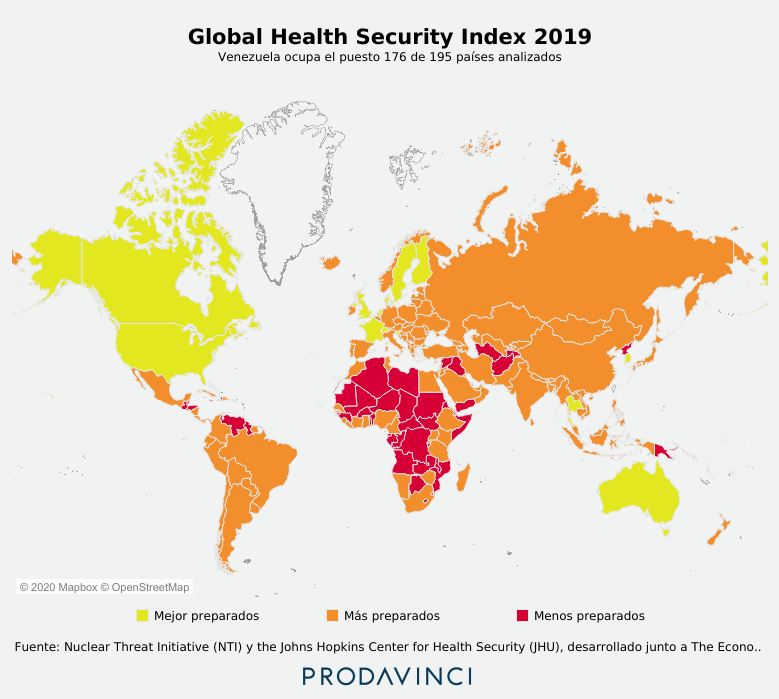
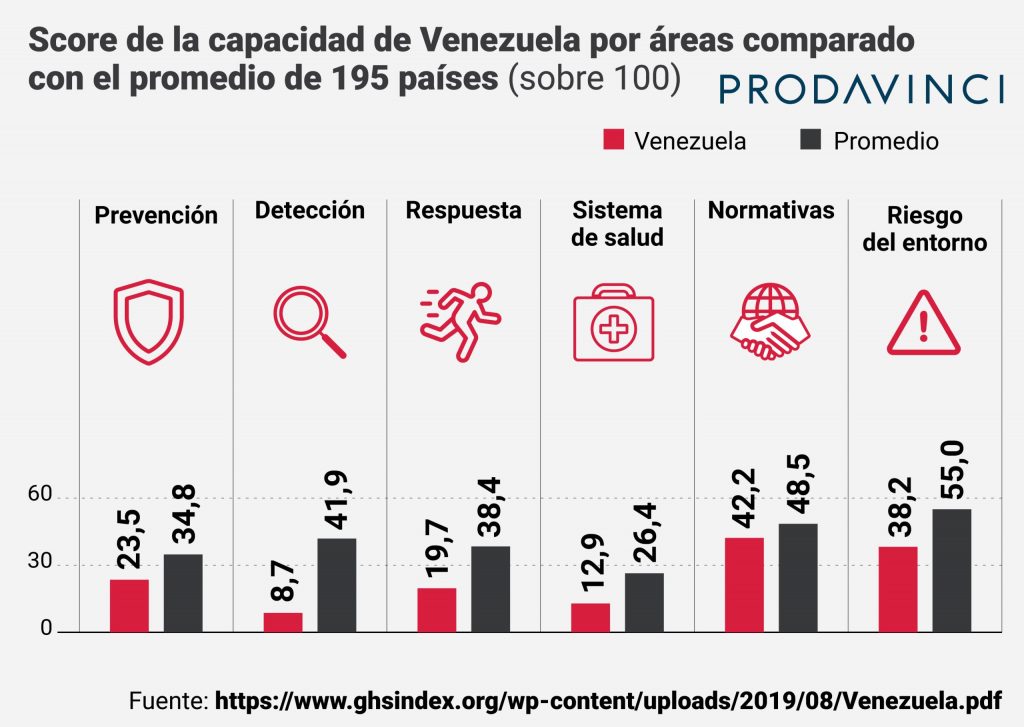
En 2019, Venezuela estaba en el puesto 176 de 195 países incluidos en el Global Health Security Index, una evaluación mundial de la capacidad de los sistemas de salud en el mundo. El sistema de salud venezolano recibió 23 puntos sobre 100, en una evaluación que toma en cuenta la capacidad de prevenir enfermedades, detectarlas y reportarlas, capacidad de respuesta rápida, capacidad del sistema de salud (acceso, estado de los hospitales), cumplimiento de reglas sanitarias internacionales y los riesgos en el entorno que afectan al sistema de salud, como la situación económica y política. En el indicador específico sobre el sistema de salud, Venezuela tuvo 12.9 puntos de 100.
Sin embargo, las autoridades han indicado que el país preparó el sistema de salud para atender la epidemia. Jorge Rodríguez, ministro de Comunicación e Información, dijo el 23 de marzo de 2020 que en el país disponía de 19.762 camas para hospitalización entre hospitales (11.000), centros de diagnóstico integral (4.003) y clínicas privadas (4.759). Además, había 1.213 camas en unidades de cuidados intensivos (450 en hospitales, 573 en CDI y 190 en clínicas privadas). Según Rodríguez, también habían habilitado otras 4.000 camas de atención (no intensiva) en hoteles.
El médico infectólogo Julio Castro, asesor de la Asamblea Nacional en temas de salud, coordina la Encuesta Nacional de Hospitales, un monitoreo realizado por una red de médicos venezolanos que reportan la situación de 40 hospitales: cantidad de camas disponibles, cantidad de médicos y enfermeras por turno, insumos disponibles, fallas de servicios como agua y electricidad.
“Fuera de los hospitales de la Encuesta Nacional de Hospitales, no hay hospitales o hay muy pocos que tengan terapia intensiva. Hay 200 camas disponibles y entre 120 y 140 ventiladores. Eso es todo lo que hay. El gobierno dice que hay 2000 camas. Yo no sé de dónde sale esa cuenta. Ellos cuentan las camas de Barrio Adentro, que nadie sabe qué tienen, pero lo más importante es que tienen que tener médicos intensivistas ahí. No importa que estés en una cama y con un respirador, si no tienes alguien que lo sepa usar es lo mismo a tener un carro parado en la puerta y no saber manejar”, explica Castro.
La estrategia de las autoridades implica atender a los pacientes de COVID-19 en 46 hospitales centinelas, encargados de atender y tratar a los pacientes de COVID-19, en conjunto con la red de CDI de la Misión Barrio Adentro. Un día después de que se publicara la lista de hospitales centinelas, los médicos y enfermeras del hospital José Ignacio Baldó –también conocido como El Algodonal– protestaron por la inclusión del centro en la lista. A pesar de ser un hospital especializado en afecciones respiratorias, los médicos afirmaron no tener recursos para atender pacientes de la epidemia.
Los datos de la OMS de los primeros países afectados por la pandemia indican que alrededor de 40% de los pacientes con COVID-19 presentaron síntomas leves, 40% síntomas moderados y neumonía, 15% padecieron síntomas severos y 5% fueron casos críticos. Por esta razón, al momento de relajar controles es importante que el sistema de salud tenga capacidad de atender pacientes en caso de un rebrote de la enfermedad.
En promedio, cada paciente de COVID-19 que es ingresado a terapia intensiva pasa 9 o 10 días en esa área. Requiere intubación, ventilación mecánica, atención de enfermeras y médicos 24 horas al día.
“Ese es otro elemento de la saturación. Si tienes 200 camas, llegan 200 pacientes y requieren las camas por dos semanas, entonces ya tengo superado el sistema. Van a estar hospitalizados un tiempo y esa cama va a estar bloqueada hasta que la persona salga de terapia o fallezca. Eso es lo que ha pasado en Italia, en España y en todos esos países. No hay movilidad”, explica Figuera.
Los hospitales que atiendan casos deberían tener capacidad de atender pacientes con insuficiencia respiratoria: camas de hospitalización, ventilación asistida, unidades de cuidados intensivos operativas, médicos intensivistas y suficientes enfermeras, al menos una por cada paciente en cuidados intensivos. Para flexibilizar la cuarentena de forma segura, debe haber suficientes hospitales con pabellones de aislamiento para tratar a los pacientes no críticos y evitar que contagien, camas disponibles en unidades de cuidados intensivos dedicadas a COVID-19 y ventiladores mecánicos para asistir la respiración de los pacientes críticos.
También se requiere suficiente personal capacitado para atender la pandemia, médicos y enfermeras con recursos suficientes (como mascarillas y escudos faciales) para protegerlos de contagios.
“Preocupa que en Venezuela simplemente ocurre un accidente de tránsito, un tiroteo en un sitio, llegan dos o tres personas y el hospital colapsa. Hoy en día incluso con personas que no tienen COVID-19, uno sabe que las refieres a un hospital y es dramático porque los hospitales no tienen laboratorios, no tienen radiología, no tienen agua, no tienen jabón”, dice el médico Manuel Figuera, superintendente de salud del municipio Baruta de Caracas.
“Los hospitales deberían tener una logística interna para el aislamiento, pero ni siquiera los hospitales centinelas la tienen porque muy pocos hospitales en Venezuela tienen unidades de aislamiento. Al final, como pasó en España, en una fase exponencial todos los pacientes de emergencia terminan siendo covid, y en algunos sitios en la terapia intensiva también”, dice Castro.
Para flexibilizar la cuarentena de forma segura, la OMS considera que los países deben tener capacidad de atender a los pacientes con COVID-19 de acuerdo con el estándar usual del país. El sistema de salud debe cumplir con otros indicadores para poder flexibilizar.
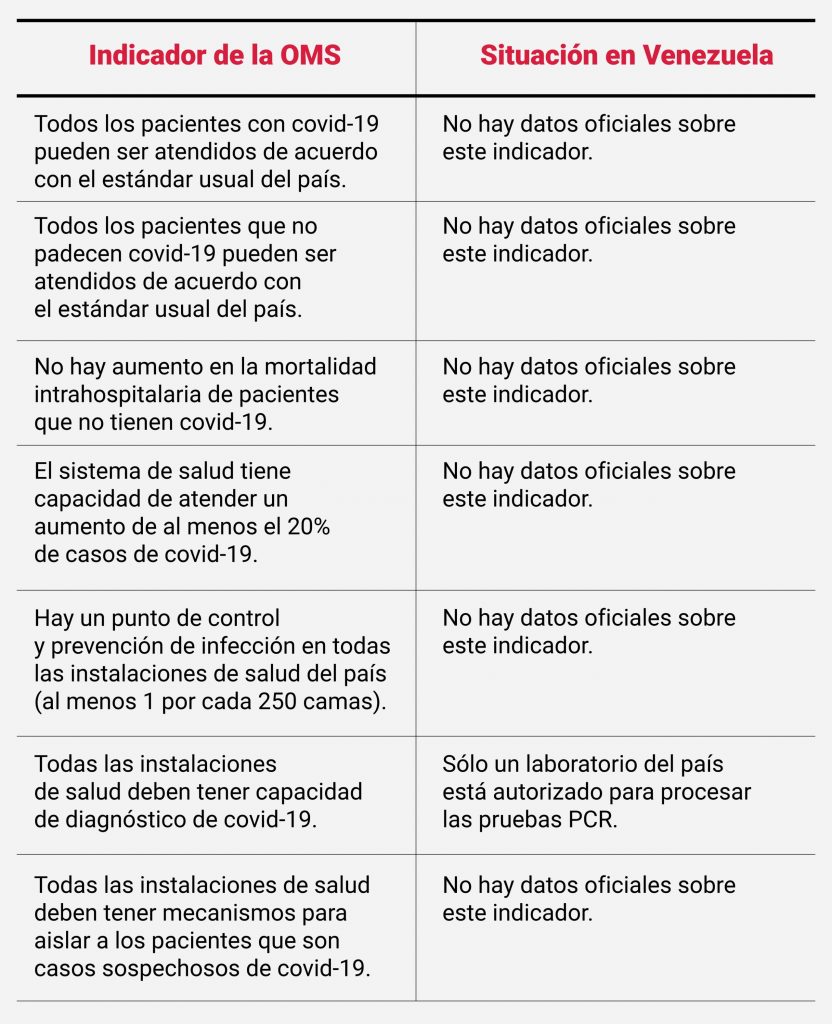
En Venezuela, las autoridades ordenaron la hospitalización de todos los casos positivos de COVID-19, independientemente de la gravedad de sus síntomas. Esto aumenta el riesgo de contagios dentro de los centros de salud, que ya se consideran sitios de alto riesgo.
“Genera incomodidad, por no decir molestia, el hecho de que haya personal de salud que se está enfermando y quieran implicar que es culpa de ellos mismos. Es inadecuado. Como patrono, si le está ocurriendo algo a mi personal es parte de mi responsabilidad capacitarlos y garantizar que tengan los equipos de protección adecuados todo el tiempo, incluso insistir que los usen en los espacios en que corresponda. Hubo una alocución en la que incluso dijeron que una enfermera se contagió porque salía mucho a la calle. Desde el punto de vista epidémico es hasta más grave, porque si tienes más chance de contagiarte en la calle que en un centro de salud donde hay pacientes, significa que la calle está llena de pacientes y enfermos”, dice Figuera.
El 1 de junio de 2020, el mismo día en que inició la flexibilización de la cuarentena, se anunció un plan de cooperación técnica entre el gobierno de Nicolás Maduro y la Asamblea Nacional que permite a la Organización Panamericana de la Salud (OPS) recibir fondos de ayuda humanitaria para atender la pandemia en Venezuela.
El plan fue firmado por el ministro de Salud, Carlos Alvarado, y el asesor en temas de salud de la Asamblea Nacional, Julio Castro. Según la OPS, la fase inicial del plan se enfocará en tres líneas prioritarias: mejorar el diagnóstico, tratamiento y aislamiento de los casos, dotar con equipos de protección al personal de salud y priorizar la vigilancia epidemiológica.
MÓDULO 4: ¿Hay capacidad de diagnóstico y rastreo de casos?
Venezuela no tiene un sistema robusto y extendido de diagnóstico de casos nuevos de COVID-19. Hasta ahora, las pruebas PCR se procesan en un solo lugar: el laboratorio del Instituto Nacional de Higiene, ubicado en Caracas. Todas las muestras del país deben ser trasladadas a Caracas para obtener resultados. Esto resulta en una acumulación de muestras y retraso en la entrega de resultados.
“Nunca ha habido información de primera mano de cómo es la logística. Lo que sé como médico de pacientes con COVID-19: recibo un paciente sospechoso, lleno una ficha y llamo al Distrito Sanitario 7, que corresponde geográficamente a la clínica. Ellos vienen cuando pueden, le toman la muestra al paciente y el resultado me llega siete, ocho días después. Hablo de Caracas, de los pacientes que atiendo. ¿Cuándo llega la muestra allá? ¿Cuándo la procesan? Nadie sabe qué pasa. Es una prueba que tarda en teoría unas 6-7 horas, pero dan resultados 8 días después”, dice Castro.
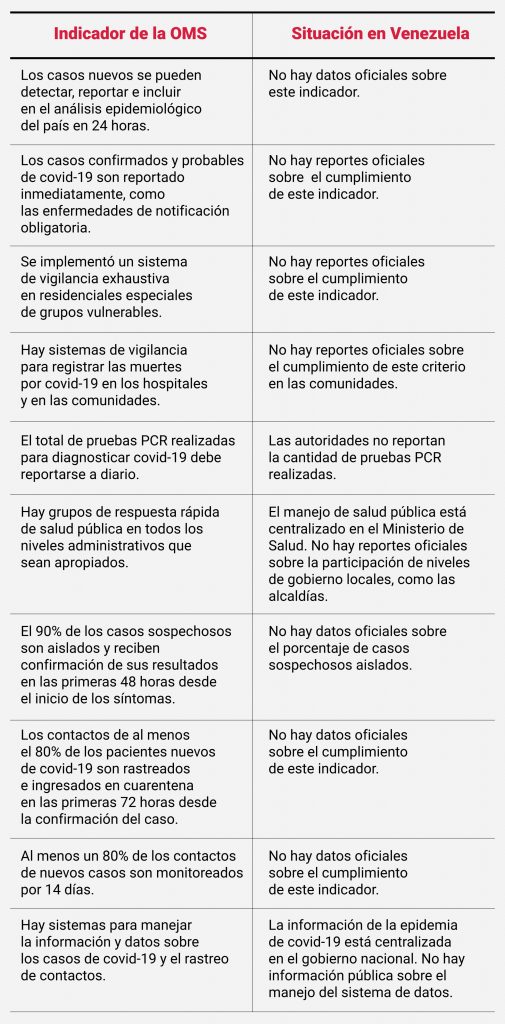
Para medir que haya un sistema de vigilancia suficientemente robusto, la OMS establece que debe haber capacidad de identificar, reportar e incluir los datos de análisis epidemiológico en 24 horas. Todos los casos deben ser reportados obligatoriamente de forma inmediata. Además, debe haber vigilancia más exhaustiva en residencias/sitios de cuidado y en los grupos vulnerables. Todos los días se debería reportar el número de pruebas de laboratorio PCR de COVID-19 realizadas. En Venezuela, los reportes diarios no indican claramente la cantidad de pruebas PCR.
Los laboratorios y centros de salud privados o autónomos no tienen autorización para recibir y procesar muestras. Todo el procedimiento para atender la pandemia está centralizado. Cuando un paciente con COVID-19 llega a una clínica, el personal debe contactar al Distrito Sanitario del área, que depende del Ministerio de Salud. Son esos funcionarios quienes toman las muestras y se encargan de enviarlas al Instituto Nacional de Higiene para procesarlas.
La OPS informó el 9 de junio, más de una semana después del inicio de la flexibilización de cuarentena, que el Ministerio de Salud de Venezuela acordó con la Asamblea Nacional procesar pruebas de diagnóstico PCR en otros estados del país. Omar Prieto, gobernador del estado Zulia, dijo que su estado tendrá dos laboratorios capacitados para dar diagnósticos en 2 horas. No está claro si los datos serán compartidos con autoridades locales o seguirán centralizados por el ministerio.
Vigilancia y rastreo de casos nuevos
La detección rápida de casos y aislamiento de contactos es fundamental para evitar y contener nuevos brotes de la enfermedad durante el proceso de desescalada de la cuarentena. Es necesario detectar la mayor cantidad de pacientes, rastrear a las personas con las que han tenido contacto y aislar a quienes estuvieron expuestos antes de que puedan contagiar a otros.
Estos datos permiten entender cómo se comporta la epidemia, definir medidas de respuesta, en cuáles zonas hacen falta más controles y en cuáles se pueden flexibilizar las medidas.
“La flexibilización parte de un principio: es muy importante diagnosticar cómo está la nación. Sin eso, estamos volando un avión a ciegas en una tormenta de noche. Asumimos que como vemos poquitas lucecitas abajo debe ser una ciudad pequeña, pero no estamos haciendo el diagnóstico de manera adecuada. Por eso podemos tener la falsa impresión de que la epidemia es pequeña. Todos los países tienen subregistro, pero unos países tienen más subregistro que otros”, dice Figuera.
Según la OMS, el sistema de vigilancia del país debe tener un sistema de información y datos que permita manejar los procesos de rastreo de contactos. La organización señala que estos datos se pueden manejar a pequeña escala en archivos físicos de papel, pero a gran escala se pueden usar herramientas electrónicas para compartir la información nacional.
Las autoridades venezolanas no han publicado datos oficiales sobre otros indicadores establecidos por la OMS para evaluar la capacidad de rastreo de casos nuevos.
“El presidente ha dicho cómo es el manejo de todo lo relacionado a COVID-19: desde el primer día dijo que está centralizado por los sistemas de Barrio Adentro I y II, los sistemas de hospitales centinelas, y los centros de diagnóstico integral. Así ha sido el manejo. De hecho, da vergüenza que yo soy el superintendente de Salud Baruta y somos nosotros los últimos de enterarnos de los casos. Nos enteramos al igual que el resto de la población, cuando las autoridades gubernamentales dicen que hubo un caso en Baruta”, dice Figuera.
De todas las medidas de respuesta a epidemia que deben mantenerse, la OMS destaca que la vigilancia de casos, la implementación de pruebas y rastreo de contactos son las más importantes. Hacer pruebas es la única forma de tener un panorama relativamente claro sobre la epidemia, especialmente en un escenario de relajamiento de controles y flexibilización de la cuarentena.
Debido al retraso en el procesamiento de las pruebas PCR y a la dinámica de la enfermedad, los casos nuevos reportados cada día en Venezuela reflejan la situación real de una o dos semanas atrás. Después de dos semanas de flexibilización, las autoridades retomaron algunos controles y atribuyeron la decisión al aumento de casos. Pero no han informado los indicadores utilizados para evaluar si su método de flexibilización ha funcionado.
“Los números de ellos dicen que la epidemia no está controlada. Si no tienes un sistema confiable de detección en términos de pruebas y además de eso estás en medio de la fase expansiva, ¿cómo vas a saber si lo que haces está bien o está mal? No tienes un criterio de comparación. Muy probablemente los casos van a aumentar. Entonces la pregunta será: ¿van a aumentar porque liberaron la cuarentena o van a aumentar porque ya venían aumentando de antes? Nadie lo va a saber. Vas a tomar una decisión sobre un elemento que no te va a permitir saber si es correcto o estás equivocado”, dice Castro.
****
Veinte días después del inicio de la flexibilización, las autoridades la suspendieron en 12 estados. El número de nuevos casos confirmados se había multiplicado por tres desde el inicio de la flexibilización y el número de muertes por cuatro. Las autoridades justificaron las nuevas medidas de restricción por un “rebrote” de los casos en Venezuela.





































































